作为脊柱功能结构的最小单位,“运动节段”由两个椎体及其间的椎间盘组成。除运动功能外,椎间盘还具有缓冲作用,确保运动节段内的压力分布。椎间盘由凝胶状的核心(髓核)和外围的纤维环(纤维环)构成。椎间盘退变或突出可发生于脊柱的任何节段。流行病学实践研究表明,36%的病例累及颈椎,62%累及腰椎,2%累及胸椎。根据突出部位不同,椎间盘突出会引起不同的症状并需采取不同的治疗策略。
脊柱可分为五个部分,包括7块颈椎、12块胸椎、5块腰椎、骶骨(由5块融合的骶椎构成)及尾骨(由3-5块退化的椎骨残迹构成)。椎体通过椎间关节、韧带和椎间盘连接为稳定且可活动的链式结构。
椎间盘本身无血管,仅通过压力变化引起的体液扩散获得营养。此外,椎间盘受神经支配,前纵韧带和后纵韧带区域神经分布密集,其中后纵韧带的神经支配来自脊神经的返支(N. recurrens)。椎间盘病变可能压迫后纵韧带,引发腰痛(“闪腰”),常为椎间盘突出的前兆。椎间盘缺乏血供的特点使其更易发生退行性改变。
椎间盘退变多发生于颈椎(36%)和腰椎(62%),胸椎少见(2%)。这些区域因连接固定骨骼(如胸廓、骨盆)与灵活椎体,易因退变引发颈腰椎综合征。退变可致纤维环破裂,髓核外突形成突出(压迫后纵韧带引发腰痛);若完全撕裂则可能形成“游离型突出”(髓核进入椎管)或“包裹型突出”(位于韧带下)。外侧纤维环薄弱处更易突出,常伴剧烈疼痛及运动/感觉障碍。
不同部位症状各异:
-
颈椎:上肢放射性痛(臂痛)
-
胸椎:胸痛(类似肋间神经痛)
-
腰椎:下肢放射性痛(坐骨神经痛)
严重压迫可致神经根病(肌无力、反射异常)或脊髓病(步态不稳、膀胱障碍)。约50%突出为影像学偶然发现且无症状。病史采集和检查中需警惕 “警示征象”(表1)。由于不同部位椎间盘突出的症状和治疗策略不同,下文将分别讨论颈椎、胸椎和腰椎椎间盘突出。
表1:需立即进行诊断和治疗的警示征象
疼痛性质
-
静息痛(尤其是夜间),不随体位或负荷改变
-
晨僵持续超过1小时
-
疼痛对治疗无反应或加重
-
叩击或震动脊柱时出现骨痛
年龄:首次发作在20岁前或50岁后
感染迹象:发热、伴随皮肤或尿路感染
合并症:肿瘤;骨质疏松、免疫缺陷、静脉药物滥用
神经系统症状:进行性瘫痪、步态不稳、反射亢进、肌张力增高、病理性反射
药物:长期使用皮质类固醇、免疫抑制治疗
病程:经四周充分治疗后仍无改善
创伤:创伤后状态
体重:无法解释的体重减轻
一、颈椎椎间盘突出
42岁无症状人群中,三分之二通过MRI可见椎间盘退变。椎间盘退变始于早年(因无自我修复能力),随年龄和负荷增加,纤维环逐渐出现裂隙。退变高峰位于下颈椎(C5–C7),因头部重量导致的高压及自上而下的运动受限加速磨损。1949年Bärtschi-Rochaix首次系统描述颈椎退变引起的肩臂综合征(“颈性偏头痛”)。1951年Frykholm首次通过后路椎间孔切开术治疗颈椎间盘突出。
临床实践中,“软性突出”(髓核组织)与“硬性突出”(骨赘)需区分。英文文献常用“degenerative disc disease”统称二者。
软性突出常急性发作,多位于椎间孔内侧或椎间孔内,突发特定皮节分布的颈臂痛,严重压迫可伴感觉异常和肌无力(表2)。正中软性突出罕见,多表现为不完全性感觉运动横贯性损害。
表2: 颈椎神经根病变
C5神经根病变
-
特征性肌肉:三角肌(M. deltoideus)。
-
反射异常:肱二头肌反射(BSR)和桡骨膜反射(RPR)减弱或消失。
-
感觉缺失:主要表现为肩部高度区域及上臂近端(三角肌覆盖范围)的感觉减退。
-
运动障碍:肩关节外展功能受限(外展角度≥90°时尤为明显)。
C6神经根病变
-
特征性肌肉:肱二头肌(M. biceps brachii)和肱桡肌(M. brachioradialis)。
-
反射异常:肱二头肌反射(BSR)和桡骨膜反射(RPR)异常。
-
感觉缺失:累及上臂远端前侧、前臂桡侧、手部桡侧及拇指(包括掌侧和背侧)。
-
运动障碍:肘关节屈曲和前臂旋后功能受限。
C7神经根病变
-
特征性肌肉:肱二头肌(M. biceps brachii)。
-
反射异常:肱三头肌反射(TSR)减弱。
-
感觉缺失:影响上臂远端外侧、前臂背侧、手背及第2-4指。
-
运动障碍:肘关节伸展能力下降。
C8神经根病变
-
特征性肌肉:指屈肌(M. flexor digitorum)。
-
反射异常:肱三头肌反射(TSR)异常。
-
感觉缺失:表现为上臂远端背侧、前臂尺侧、手部尺侧边缘及小指感觉减退。
-
运动障碍:手指屈曲功能受损。
病史采集需详细记录疼痛特征(钝痛、刺痛、烧灼感)、伴随症状、外伤史及既往疾病,以识别危险信号和鉴别诊断。若治疗4-6周无改善,需评估心理社会因素(慢性疼痛高风险)。机械性疼痛多日间发作,卧位缓解,查体可诱发。脊柱源性疼痛无特定皮节分布,常双侧交替。炎症或肿瘤性疼痛与活动无关,夜间明显,可伴发热、盗汗、体重减轻等全身症状。颈神经根痛多为单侧、皮节分布且可机械诱发。急性颈僵直需排除感染(脑膜炎)或老年患者囊枢关节软骨钙化。
临床检查视诊观察步态和姿势(前后及侧面),注意头颈位置、肩部高度及皮肤改变(如感染征象、压痕或“松树皮征”)。后者常见于严重骨质疏松患者因身高缩短导致皮肤冗余褶皱。
触诊坐位或俯卧位触诊各节段、关节突、棘突及椎旁肌(斜方肌、肩胛提肌)。棘突压痛提示节段性病变(如骨关节炎)。
神经系统检查双侧对比测试肌力(Janda分级)、反射及感觉(表2)。需评估肛门感觉和括约肌张力,注意反射亢进或阵挛(提示脊髓病)。步态检查包括共济失调等。
Spurling试验患者坐位,头侧屈旋转并轴向加压,诱发神经根压迫症状。根性痛加剧提示神经根受压。
影像学检查需注意:无症状老年人的颈椎退变影像学表现常见,且影像与临床症状常不匹配。例如,斜方肌肌硬结可能引发假性根性痛,而MRI显示的突出可能无症状。影像检查前应通过病史和查体初步定位。
X线常规X线(正侧位)对诊断价值有限,主要用于术前排除骨破坏、椎体滑脱或类风湿性囊枢关节不稳。
MRIMRI(图1)在软组织分辨率上优于CT,可清晰显示神经、关节和脊髓。诊断神经压迫的敏感性达93%。
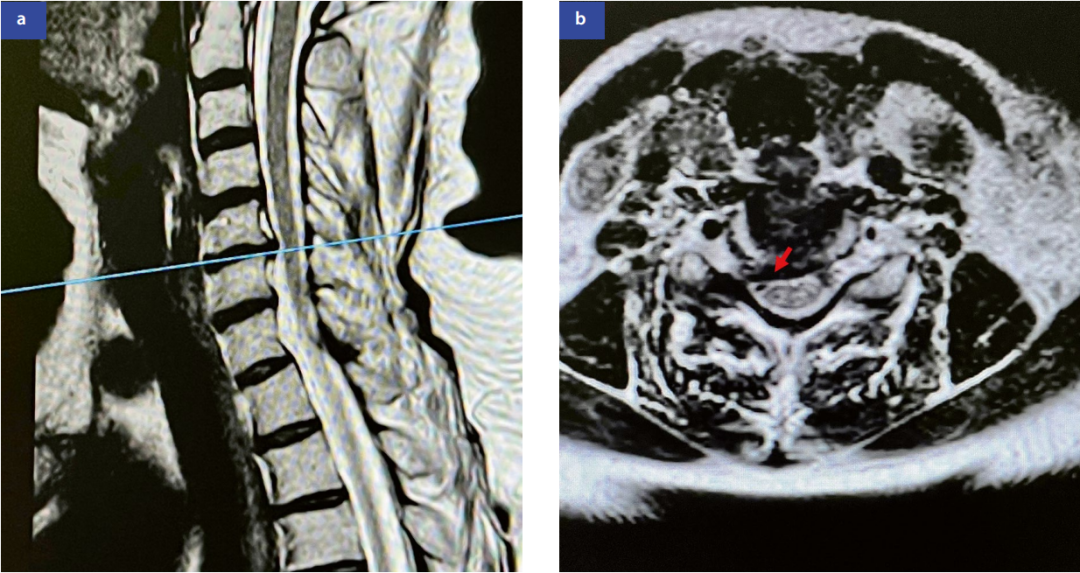
图1:颈椎磁共振成像矢状位(a)和轴位(b)显示C5/C6节段右侧中外侧椎间盘突出(红色箭头标示)
CT适用于MRI禁忌或需评估骨性结构(如后纵韧带骨化)。增强CT用于肿瘤或椎间盘炎可疑病例。
电生理检查用于鉴别周围神经卡压或炎症性疾病,评估脊髓病。SSEP(体感诱发电位)和EMG(肌电图)有助于定位神经根损伤,但30%病例EMG可正常。
治疗MRI随访显示,40%的软性突出可自发体积减小,症状缓解。
保守治疗包括早期温和活动、多模式理疗、NSAIDs止痛(无效时用阿片类)及肌松剂。口服糖皮质激素(短期使用)虽常用但疗效未明确。颈托、手法治疗和物理治疗可辅助。机械牵引联合节段松动和运动疗法效果更佳。
顽固性疼痛或肌无力可考虑CT引导下经椎间孔神经根注射(图2)。局麻药(如利多卡因)可暂时阻断疼痛信号,糖皮质激素(如曲安奈德)需注意超说明书使用风险。
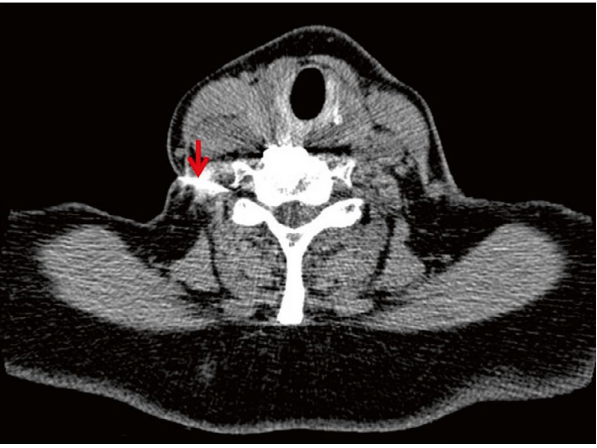
图2:CT引导下颈椎神经根阻滞术(红色箭头:穿刺针位置)
手术治疗相对适应证:保守治疗6周无效的持续性疼痛(缩短病程)。绝对适应证:显著运动障碍或脊髓损害。术式包括前路显微椎间盘切除+融合术或人工椎间盘置换(图3)、后路椎间孔切开术等。单纯椎间盘切除术后2年易出现节段后凸和不稳。
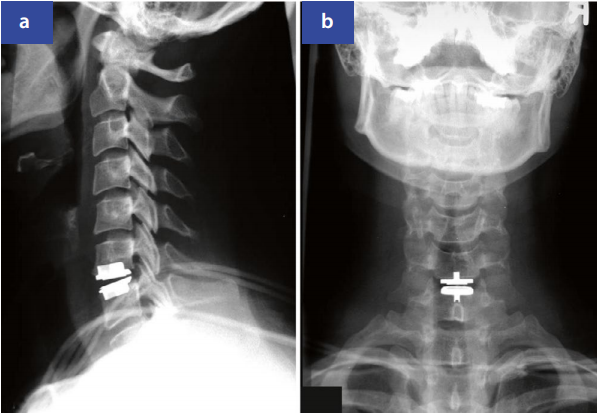
图3:C6/C7髓核切除术后状态及椎间盘假体植入术,侧位(a)与前后位(b)X线影像
二、胸椎椎间盘突出
胸椎突出罕见,年发病率约1:100万,占所有椎间盘突出的0.1-3%。美国数据显示,腰椎手术年约50万例,胸椎手术10年仅2.5万例。胸椎活动度低,但发病机制与颈腰椎相似。确诊常延迟(平均14.3个月)。胸椎管血供特殊,正中突出易压迫脊髓前动脉导致缺血。
症状以脊髓病为主(下肢无力、步态异常、感觉障碍),可伴膀胱功能障碍。疼痛部位多样:上胸椎突出模拟心绞痛,中胸椎突出类似胃病,下胸椎突出常为影像学偶然发现(图4)。
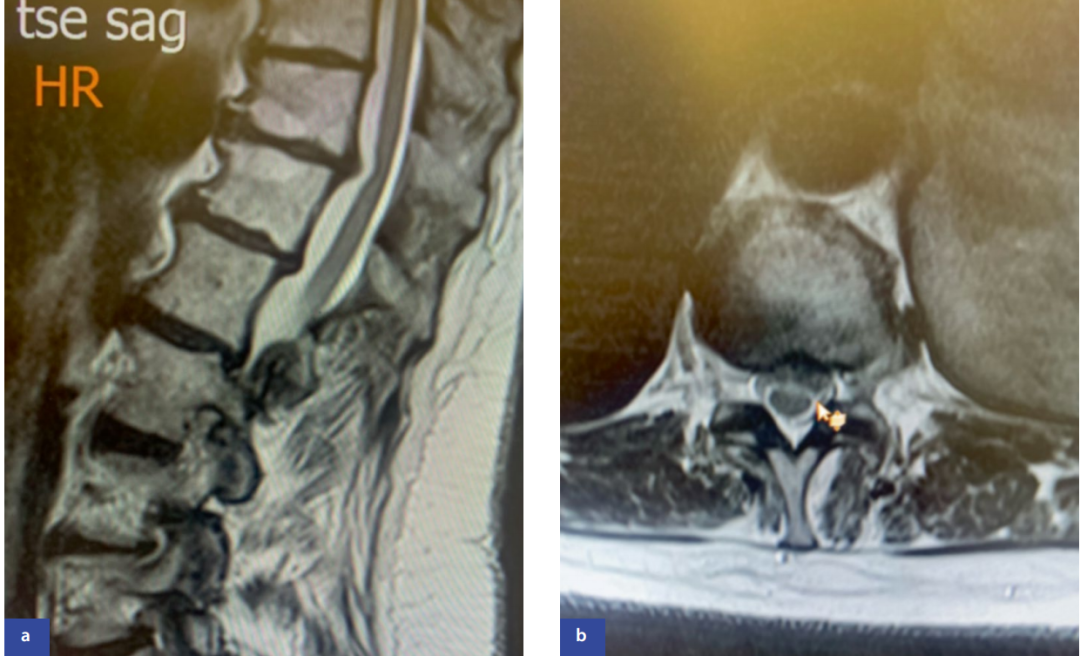
图4:腰椎磁共振成像矢状位(a)和轴位(b)显示胸10/胸11节段左侧中外侧椎间盘突出(箭头标示)
影像学检查MRI为首选,全脊柱定位扫描必不可少。术前需行脊髓造影CT评估钙化程度及脊髓变形。
电生理检查SSEP和MEP(运动诱发电位)可辅助诊断脊髓病。
治疗保守治疗根性痛或轻度背痛无神经损害者可尝试药物(神经病理性镇痛药)、手法治疗和神经根注射。
手术治疗疼痛持续4-8周或进行性神经损害需手术。术式包括经胸腔镜、后路或侧方入路椎间盘切除,部分病例需融合。85-90%患者疼痛改善,80%肌力恢复,但入路相关不适可能持续。
三、腰椎椎间盘突出
腰椎突出是脊柱最常见手术指征,德国年发病率约150/10万。
病史采集需详细记录:
-
既往疼痛发作史
-
当前症状(起病、性质、放射痛、二便功能)
-
加重因素(咳嗽、喷嚏)
-
合并症及用药史
-
社会心理因素
体格检查视诊观察步态(共济失调、足下垂)、姿势(脊柱侧弯)及皮肤改变。
触诊俯卧位触诊棘突、关节突、竖脊肌及髂腰韧带。
神经检查双侧对比肌力(表3)、反射及感觉(表4),评估直腿抬高试验、交叉直腿抬高试验等。
影像学检查无警示征象的腰痛无需常规影像检查。MRI敏感性高但特异性低,需结合临床。CT用于评估骨性结构或椎间孔外突出。
治疗
保守治疗目标为缓解症状,等待自然吸收(15-93%突出可缩小)。推荐早期活动、NSAIDs、理疗及心理干预。硬膜外注射(图5)可筛选手术候选者。
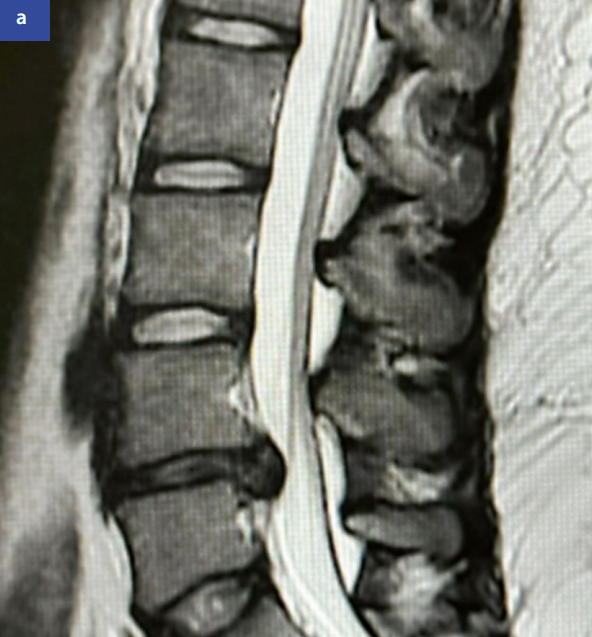
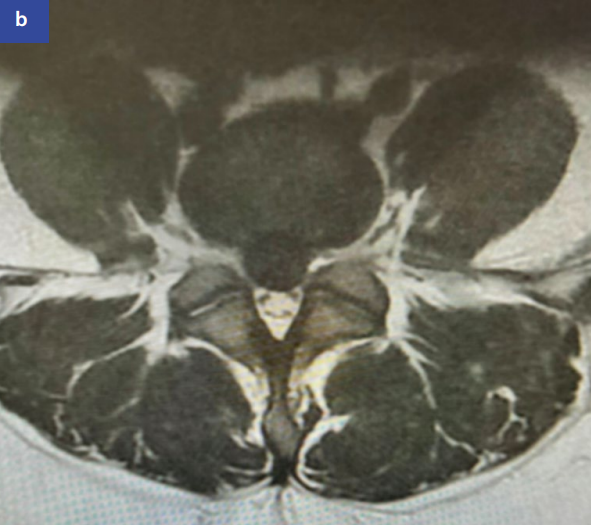
图5:腰椎磁共振成像矢状位(a)和轴位(b)显示腰4/腰5节段中央型椎间盘突出
手术治疗绝对适应证:马尾综合征(截瘫、二便失禁)、进行性肌力≤3级或剧痛无法保守治疗。相对适应证:保守6-12周无效的根性痛。术式包括显微或内镜椎间盘切除术,复发率18-27%。马尾综合征需48小时内急诊手术。
临床要点
-
椎间盘突出分布:颈椎36%,腰椎62%,胸椎2%
-
定位决定症状和治疗
-
病史和查体是诊断核心
-
MRI仅在影响治疗决策时进行
-
50%突出为无症状影像学偶然发现
-
多数病例保守治疗有效
参考文献:见文中图片所示