正常成人T 波的向量指向左、向下,多数向前,在横面胸导联,T 波在左胸V5、V6通常直立,约5%的女性V1 T 波可以倒置,而V2 T 波倒置、呈双向或低平较为少见(不足10%),V3 T 波倒置更是不常见,成人男性右胸V1~V3 T 波倒置相对少见,其中不足1%的成人男性V1 T波倒置。
正常右胸导联T波形态可以呈双向(前半部分为直立,后半部分为倒置,但此形态并非总属于正常),但T 波倒置或呈负正双向时属于异常。
但在实际工作中,因右胸导联QRS 波群的主波多为负向,T 波倒置的诊断易被忽视,因此,本研究对2021 年9 月至2022 年6 月嘉兴市第一医院收治的成人右胸V1~V3 T 波倒置5 例作一分析,现将结果报道如下。
本研究经本院医学伦理委员会审查通过(批准文号:2022-KY-548),所有患者知情同意。
1
病例资料
例1
患者男,51 岁。因“胸痛1 月余”于2021 年9 月19 日收治入院。患者1 个月余前反复出现劳累后胸痛,位于剑突下,持续约5 min,休息后可缓解。
门诊心电图未见异常,为进一步诊治,入院复查心电图示:窦性心律(54 次/min),V1~V3 T 波倒置,见图1。
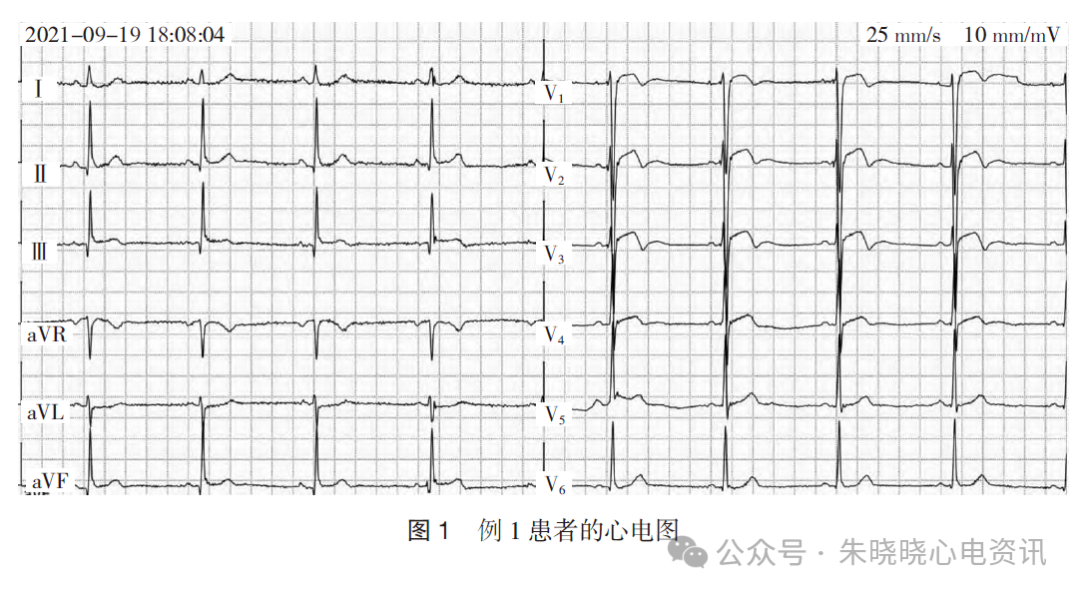
心电图诊断:窦性心动过缓,右胸导联T波改变。
冠脉造影示:左冠状动脉主干未见狭窄,左前降支(left anterior descending artery,LAD)近段闭塞,左回旋支(left circumflex artery,LCX)第二钝缘支开口80%狭窄,右冠状动脉(right coronary artery,RCA)中段次全闭塞,于LAD 近段植入支架2 枚。
例2
患者男,30 岁。因“胸闷、气急2 个月”于2021 年10 月21 日收治入院。患者2 个月前活动后出现胸闷、气急,呈进行性加重,遂至本院就诊。患者体型较胖,近5 个月来长期从事运输工作,活动量少。常规心电图示:窦性心律(90 次/min),Ⅰ呈rs型(r/s<1),Ⅲ呈qR 型,T 波Ⅱ、aVF、V5、V6低平以及Ⅲ、V1~V4倒置,见图2。
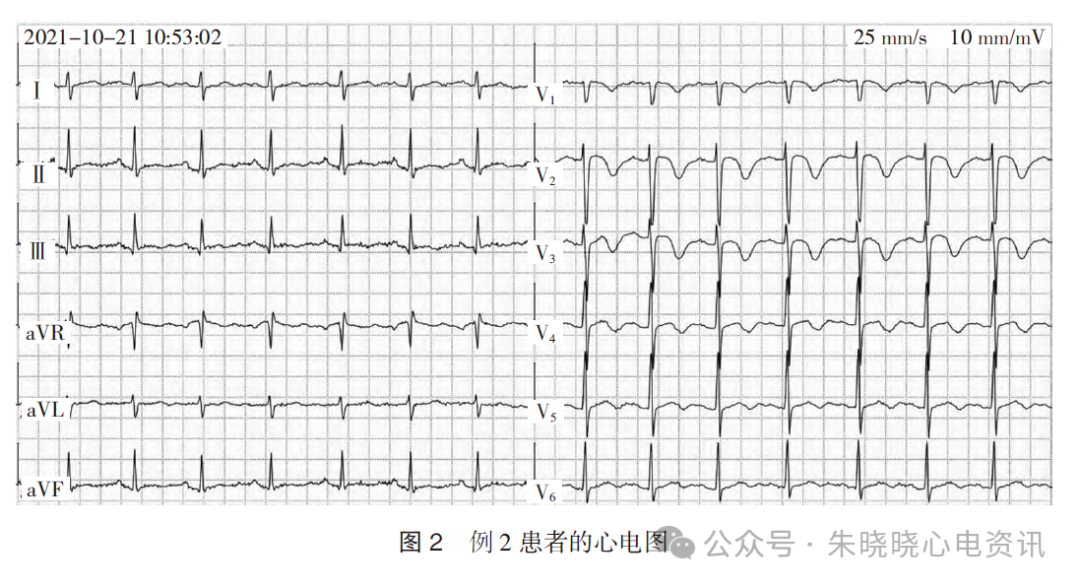
心电图诊断:窦性心律,T波改变(不排除急性肺栓塞可能)。
急诊查D- 二聚体14 720 ng/mL。急诊肺动脉CT 血管成像示:双侧肺动脉栓塞。
遂给予溶栓等治疗后好转出院。
例3
患者男,64 岁。因“反复胸闷、胸痛1 周余,加重30 h”于2022 年2 月15 日收治入院。
患者1周余前无明显诱因下反复出现胸闷、胸痛,位于胸骨中段,程度不剧烈,每次持续约0.5 h,无头晕、黑朦、恶心、呕吐等不适。
30 h 前胸闷、胸痛再发,程度及性质加剧,症状持续不缓解,遂至本院急诊。
急诊心电图示:窦性心律(97 次/min),V1呈RS型,ST 段Ⅱ、Ⅲ、aVF、V1~V5 呈水平型压低0.05~0.25 mV,aVR 抬高0.05 mV,T 波Ⅰ、aVL、Ⅱ、Ⅲ、aVF、V6低平及V1~V5倒置,见图3。
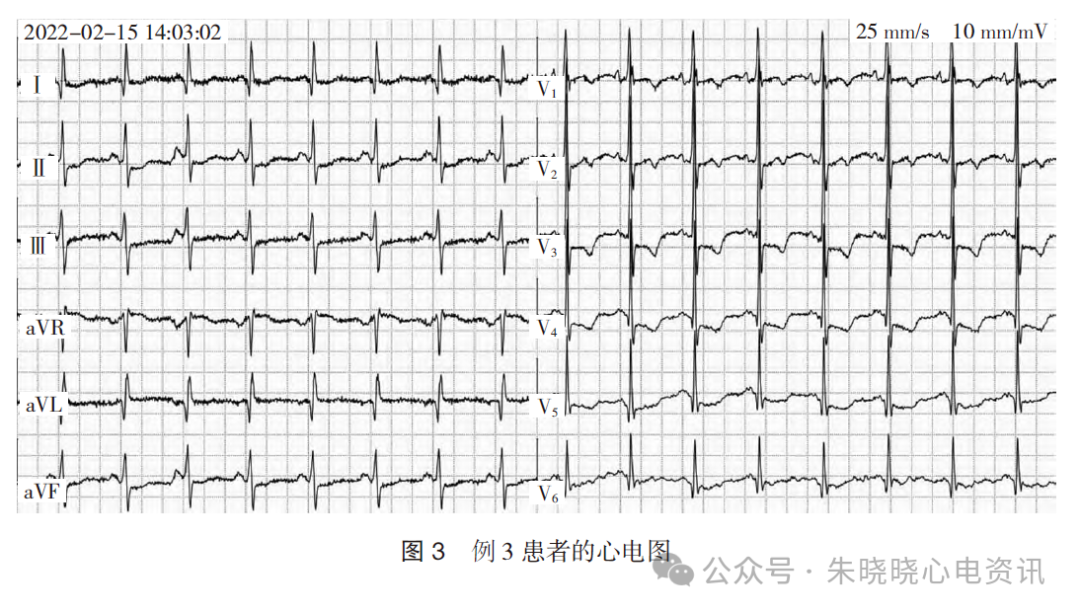
心电图诊断:窦性心律,ST-T 改变。
急诊查肌钙蛋白I 25.76 ng/mL;急诊冠脉造影示:LAD 中段50%~60%狭窄,LCX 钝缘支近段90%狭窄,RCA 近中段40%~50%狭窄,于钝缘支植入支架1 枚。
例4
患者男,17 岁。因“植入式心律转复除颤器(implantable cardioverter defibrillator,ICD)植入术后1 年余,3 d 内放电2 次”于2022 年5 月20 日收治入院。
患者1 年余前无明显诱因下在学校突发胸痛后晕厥,心脏增强MRI 诊断:致心律失常性右心室心肌病(arrhythmogenic right ventricular cardiomyopathy,ARVC),遂于2021年3月9日行ICD植入术。
3 d及4 h 前休息时ICD 各放电1 次,放电后感乏力、头晕。
常规心电图示:窦性心律(73 次/min),PR 间期0.23 s,QRS 波群电轴+109°,V1~V3 QRS 波群略宽于V4~V6 且伴终末部切迹伴ST 段抬高及T 波倒置,可见室性期前收缩1 次,见图4。
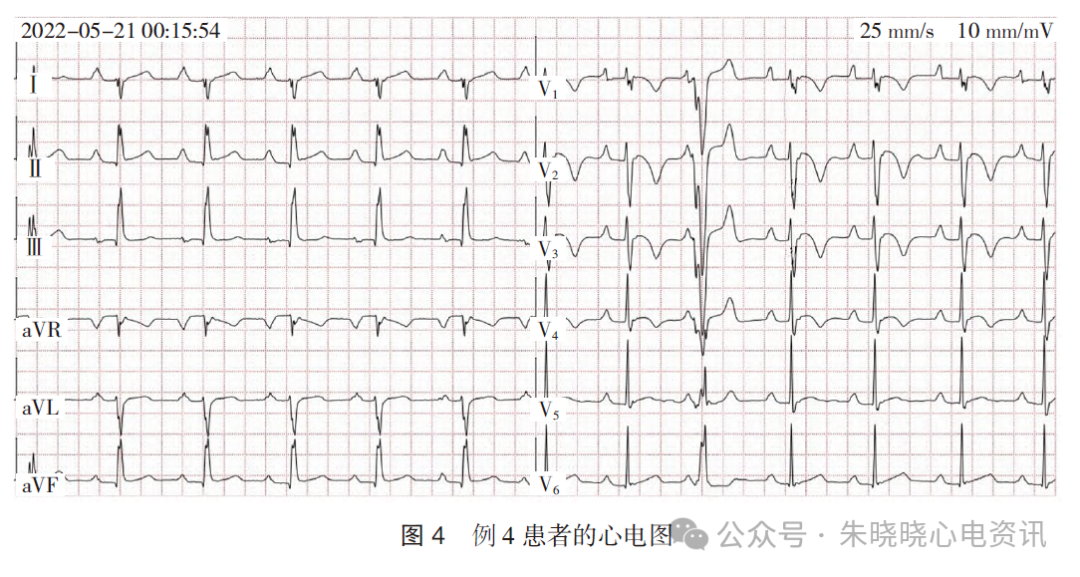
心电图诊断:窦性心律;一度房室传导阻滞;右胸导联Epsilon 波伴T 波倒置,室性期前收缩。
心脏超声示:ICD 植入术后,右心室增大,流出道、基底部增宽,心尖部变薄(提示室壁瘤),ARVC 改变,右心室功能较差,左心室功能在正常范围下限。
例5
患者男,25 岁。因“房间隔缺损修补术后复查”于2022 年6 月2 日收治入院。
常规心电图示:窦性心律(72 次/min),QRS 波群电轴+116°,V1呈qR 型,RV1 振幅1.2 mV,V2、V3 呈R、Rs 型,V5 R 波振幅2.8 mV,V2~V3 ST 段压低0.10 mV,V1~V5 T波倒置,见图5。
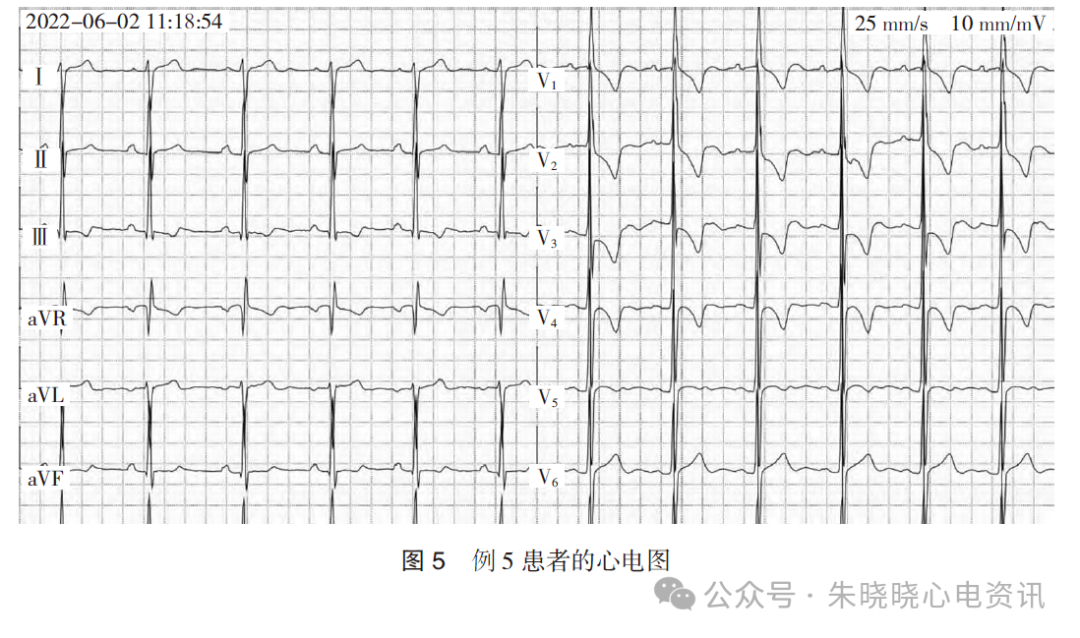
心电图诊断:窦性心律,心电轴右偏,左、右心室高电压,ST-T改变。
心脏超声示:中度肺动脉高压。
2
讨论
心电图V1~V3区域显示的血供主要为LAD,该区域也是左心室后壁急性缺血时的镜像导联区域。
当发生急性冠脉综合征(acute coronary syndrome,ACS)时,可引起V1~V3 T 波异常改变,除了典型前(间)壁急性ST 段抬高心肌梗死(ST segment elevationmyocardial infarction,STEMI)与部分变异性心绞痛心电图T 波倒置外,尤其要关注不典型ACS。
Wellens综合征的诊断标准:在心绞痛发作之后的症状缓解期描记心电图时T 波深倒置(>5 mm)或正负双向,主要发生于V2、V3,胸前导联无R 波丢失,胸前导联无病理性Q 波,心肌酶正常或轻度升高,分为A 型(正负双向)和B 型(对称性深倒置),B 型多见。
Wellens综合征常常由不稳定型心绞痛引起,这类患者常伴有LAD 闭塞引起的前壁心肌梗死及死亡风险,仅药物保守治疗难以改善预后,易进展为心肌梗死,应尽早行冠脉造影或及时血运重建治疗。
研究发现,急性正后壁心肌梗死是急性心肌梗死的常见类型,但在临床上单独发生急性正后壁心肌梗死的情况极为少见,一般合并下壁、侧壁心肌梗死发作,主要是由于RCA 左心室后侧支闭塞、LCX闭塞引发的心脏正后壁缺血坏死造成的。
常规12导联心电图对于诊断左心室后壁ACS 有局限性,关注以下线索有助于减少漏诊:
(1)有无侧壁心肌梗死的直接证据;
(2)有无后壁心肌梗死的镜像导联ST段压低及T 波改变;
(3)有无下壁心肌梗死时镜像导联和右胸导联的ST 段压低情况。对于所有疑似ACS 患者,常规描记18 导联心电图至关重要。
本文例1、例3 患者表现为不典型ACS 心电图改变,应及时识别并尽快行血运重建治疗。
在正常情况下,左心室除极结束较右心室除极结束晚20~30 ms,因此QRS 波群后1/3 为左心室除极波。
当右心室扩大时,右心室除极时间延长,QRS波群后1/3 为左心室和右心室或单纯右心室除极波,QRS 时间发生变化,右胸导联QRS 振幅升高,QRS 时间延长,侧壁导联深S 波(Ⅰ、aVL、V5、V6),继发性ST-T改变(V1~V3)。
可见,掌握右心室扩大的心电图特征有助于早期识别与随访急慢性右心室负荷增加的疾病。
急性肺栓塞引起的T 波倒置最常发生在右胸V1~V4,常有Ⅲ并存,T 波多呈双支对称性倒置,从右向左变浅,发生时间多在急性肺栓塞后1~2 h,随着病情发展呈动态变化。
除此之外,还可观察到SⅠQⅢTⅢ等其他心电图表现。
笔者分析机制可能为:
(1)急性肺栓塞时右心室压力负荷迅速增加,导致右心室扩张及收缩、舒张功能不全,引起牵张力增加,使T 波倒置;
(2)肺栓塞也可导致右心室心外膜下急性心肌缺血,形成T 波倒置。
据报道,Daniel 心电图评分≥2 分诊断肺栓塞的灵敏度、特异度分为0.823、0.760,其中胸前导联V1~V4 T 波倒置>2 mm可记Daniel 心电图评分4 分,可见右胸T 波改变对于急性肺栓塞的诊断具有重要意义。
例2 患者Daniel心电图评分为6 分。
ARVC 使病变区心肌细胞延迟缓慢除极,造成室壁动作电位持续时间不一致,出现除极异常(可引起特征性心电图表现Epsilon 波)、复极障碍(可引起右胸导联T 波倒置),后者是ARVC 常见的心电图表现,也是ARVC 早期和灵敏指标之一。
婴儿正常的V1~V4 T 波倒置保持到成年期则形成持续性幼稚T 波,以青年女性多见,可能是少数女性成年后肺叶扩张仍不能完全覆盖心脏切迹,故保留T 波倒置,深吸气时倒置的T 波可变浅或消失。
漏斗胸患者也可在V1~V3出现T 波倒置,提示右心室直接受到胸廓畸形的影响。这些变异性右胸导联T 波倒置多无动态改变,且遵循正常T 波升支较缓、降支较陡的特点,肌钙蛋白、CT 冠脉造影等检查亦可辅助鉴别,而缺血性T 波见于心肌梗死演变过程中,其T 波顶端尖窄,双支对称,且多数病理性Q 波同时存在,可出现动态改变。
综上所述,当心电图发现右胸V1~V3 T 波倒置时,必须密切结合患者体征及临床病史,并结合12导联心电图诊断线索,切勿就图论图,重点在于区分急性病变,包括典型ACS 或不典型ACS(例1、例3)、急性肺栓塞(例2)以及先天性心脏病(例5)、右心室心肌病(例4)等慢性病变。
-END-
声明:本文转载于<朱晓晓心电资讯>,以上仅代表作者本人观点,仅用于学习交流,版权归原作者所有。













