引言
肩关节镜手术有两种体位选择,即沙滩椅位和侧卧位,每种体位均具有特定优势。标准入路能够安全进入关节进行诊断和治疗。作为诊断性探查流程的一部分,可以记录病理改变、正常变异和正常发现,并据此规划后续手术。附加入路通常很有帮助,需考虑进一步必要的手术步骤,采用所谓的“由外向内”技术。为了实现最佳处理效果,必须精确规划这些入路。根据治疗类型(例如肩关节稳定术、肩袖再固定术)的不同,关节镜滑线结可能很有帮助,并能提高修复的稳固性。
一、患者体位
1、沙滩椅位
使用专用的肩关节手术台。头部在头托中安全、轴向对线地放置并固定。患者取仰卧位,上半身抬高(约 60°),髋关节屈曲(约45°- 60°),膝关节屈曲(约
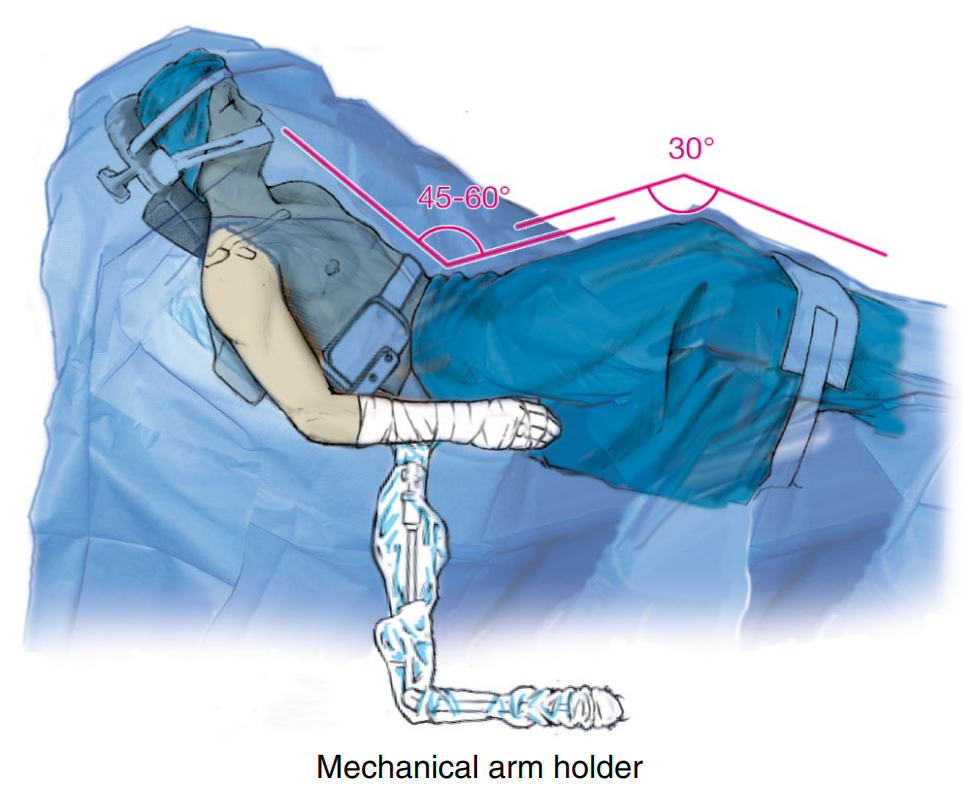
图1. Beach chair storage 沙滩椅位
待手术的上肢置于可调节(可移动/液压)的臂架中(例如,Trimano, Arthrex),允许肩关节和肩胛骨自由活动。肩胛骨应自由悬于手术床边缘之外。膝关节下方放置垫枕(枕头),每条腿下方放置凝胶垫。必须保护并避免压迫绕过腓骨头外侧的腓总神经。
髋关节避免过度屈曲,因为这可能损伤股外侧皮神经并影响下肢血供。
胸部用绑带或侧方支撑牢固固定。无菌铺单从中线锁骨内侧开始,远端至乳头水平。手和前臂用无菌袜套覆盖至肘部水平,并用弹性绷带包裹。
这种体位适用于所有关节镜手术,但在关节镜辅助下肩锁关节重建术时需稍作调整,确保头部轻度侧倾,足以允许锁骨-喙突钻孔操作自由进行。
在肩关节假体置换术中,患者轻度侧卧位可改善肩关节内收;在所有采用三角肌劈开入路的开放式肩关节手术中,体位应稍作修改(静态臂侧方支撑,肩胛骨安全稳定支撑,上半身抬高程度减小)。
2、侧卧位
侧卧位通过在前胸和骶骨水平前方和后方放置侧方支撑,或使用真空床垫配合环形头枕(用弹性绷带固定)确保头部正确轴向对线来固定(图 2)。
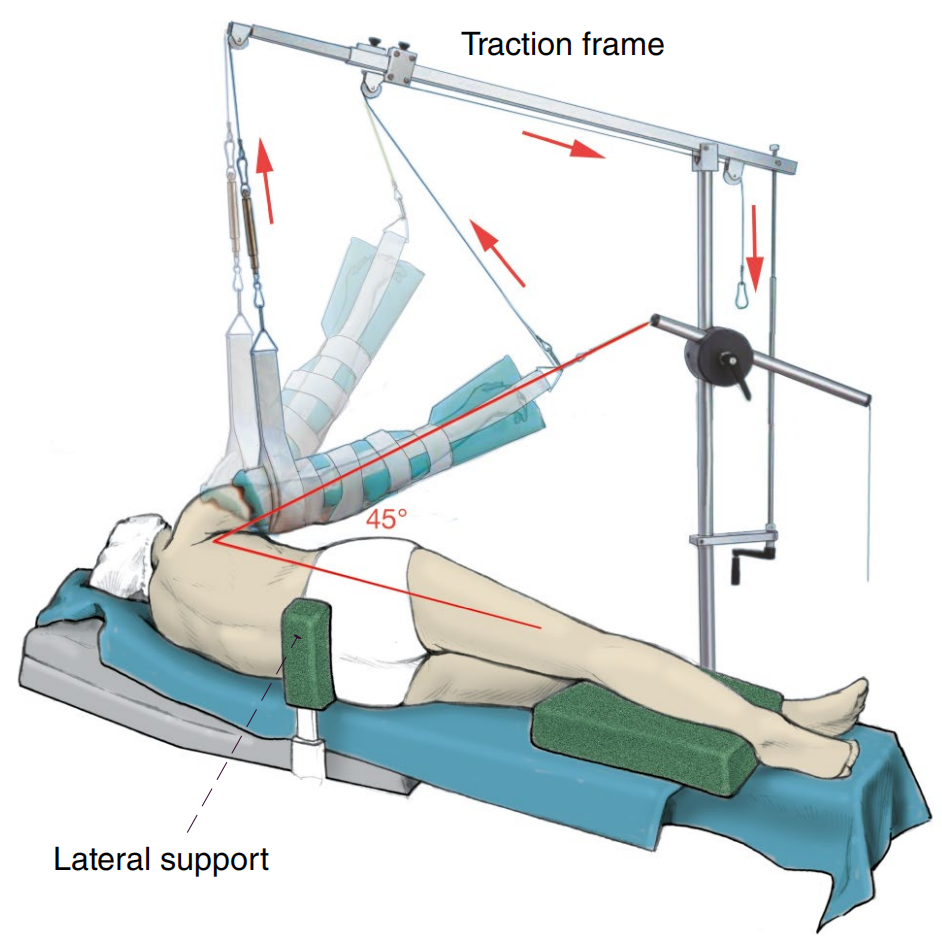
图2. Side positioning 侧卧位
在胸部乳头水平下方放置凝胶垫,以避免对侧肩部受压。待手术的上肢使用机械臂架悬吊牵引,以牵开盂肱关节(推荐轴向牵引重量约 5–6 kg),必要时可加用侧方牵引(推荐重量 3 kg)(图 2 )。
3、两种体位的优缺点
侧卧位
优点:
①牵引增加盂肱关节和肩锁关节间隙;
②牵引使盂唇损伤更好的显露,便于后续修复;
③非常适合关节镜下前路和后路稳定术;
④因体位导致脑灌注不足的风险较低。
缺点:①转为开放手术时患者重新摆体位复杂;
②牵引区域受压可能导致手部灌注不足或神经损伤的风险;
沙滩椅位
优点:
①麻醉下可进行良好的临床检查;
②无需重新摆体位即可转为开放/小切口技术(所有手术同一体位)。
缺点:
①围术期脑灌注不足风险较高;
②可能因手术床或患者头部导致关节镜在后入路活动范围受限。
二、肩关节镜入路
肩关节的关节镜入路见图 3 和 4。
-
用手术皮肤标记笔标记重要的解剖骨性标志(锁骨、肩锁关节、肩峰、肩胛冈、喙突)以及所有计划使用的关节镜入路。
-
必要时,在计划的入路部位用局部麻醉药浸润(5 mL 中加入 2% 肾上腺素;根据计划入路数量需要 1–2 安瓿)。
-
后侧标准入路: 肩峰后外侧缘内侧约 2 cm、下方约 2 cm 处的“软点”(冈下肌间隙)。
-
前上入路: 经肩袖间隙,肱二头肌长头腱内侧,肩胛下肌上方,肩锁关节正下方。
-
前下入路: 位于前上入路稍尾侧,肩胛下肌上缘。注意:头静脉和肌皮神经(约在喙突远端 4–5 cm)。
-
深前下入路(5:30 点位入路): 约在喙突远端 8–10 cm、腋前襞外侧 2 cm 处,穿过肩胛下肌肌腹部分(下三分之一)。腋神经位于此入路远端约 2.4 cm,旋肱前动脉位于约 1.4 cm 处。
-
Neviaser 入路: 锁骨与肩胛冈之间,肩峰内侧约 1 cm(手臂内收时)。
-
外侧入路: 肩峰外侧约 3 cm(外侧标准入路)。根据病变情况,可额外设置后外侧入路(与肩峰后外侧缘平齐)或前外侧入路(与肩峰前外侧缘平齐)。
-
“Wilmington 入路”: 肩峰后外侧缘前外侧约 1 cm。
-
深后外侧入路: 肩峰后外侧缘外侧约 2 cm、下方约 6 cm;用于侧卧位下后路肩关节稳定术中放置后下锚钉。
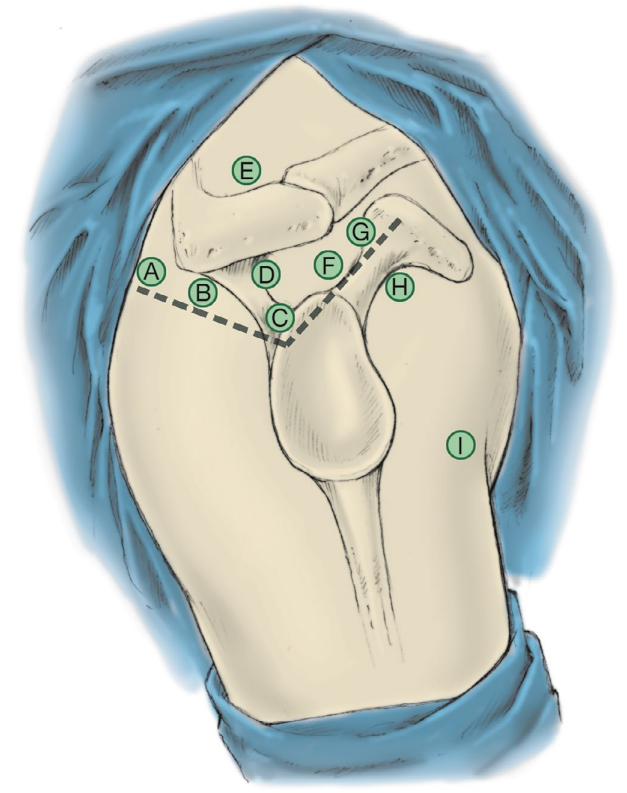
图 3. 沙滩椅位下的关节镜入路(选例)。 A, 后侧标准入路; B, 后外侧入路; C, 深外侧入路; D, 高位外侧入路(“Wilmington 入路”); E, Neviaser 入路; F, 前外侧入路; G, 前上入路; H, 前下入路; I, 深前下入路(5:30 入路)
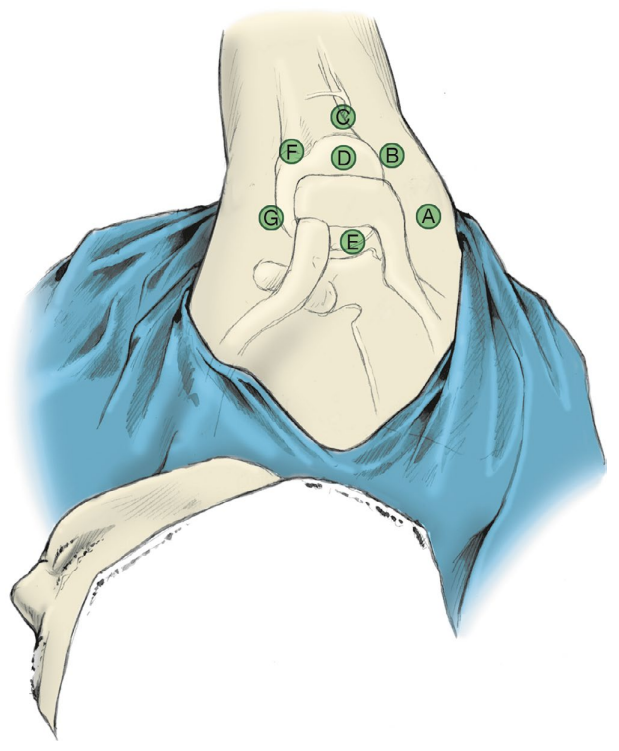
图 4. 侧卧位下的关节镜入路(选例)。 A, 后侧标准入路; B, 后外侧入路; C, 深外侧入路; D, 高位外侧入路(Wilmington 入路); E, Neviaser 入路; F, 前外侧入路; G, 前上入路
三、肩关节镜诊断检查
关节镜通过后侧标准入路置入,同时考虑关节盂面的平面。套管针指向喙突。
关节镜诊断检查开始时先注入空气,然后注入加了去甲肾上腺素的林格氏液(1 mg : 1000 mL 林格氏液),并在恒定的 40–60 mmHg 液体压力下进行。所有额外需要的入路均在关节镜直视下使用穿刺针定位入路正确位置后建立,即所谓的“由外向内技术”。
诊断检查(图 5)
-
首先辨认肱二头肌腱锚点(位于关节盂 12 点位),随后检查肌腱是否有撕裂、磨损或炎性血管充血。
-
评估滑轮系统的完整性,以排除肱二头肌长头在内外旋时的脱位/半脱位。因此,必须仔细评估内侧盂肱上韧带(SGHL)和外侧喙肱韧带(CHL)的走行。
-
在轻度外展和外旋位下检查冈上肌腱和冈下肌腱的关节面。两肌腱连接处在关节腔内无法清晰区分。“肩袖索”(肩袖肌腱纤维的月牙形增厚)形成从前方的肩袖间隙到冈下肌腱下缘的弓形结构。
-
评估关节盂和前盂唇,同时考虑可能的解剖变异(例如,盂唇下孔、Buford 复合体)。
-
检查肱骨头是否有软骨损伤。“裸区”(肱骨头后外侧常见的一个无软骨区域)不应误认为是 Hill-Sachs 损伤或软骨损伤。
-
检查下隐窝/腋囊内是否有游离体。
-
评估后盂唇和肱二头肌锚点后部的病理改变和解剖变异(例如,SLAP 损伤 [SLAP = “上盂唇从前到后”] 和盂唇下隐窝)。
-
在内外旋动作下,结合肩胛下肌腱止点评估盂肱韧带(SGHL、MGHL 和 IGHL)。
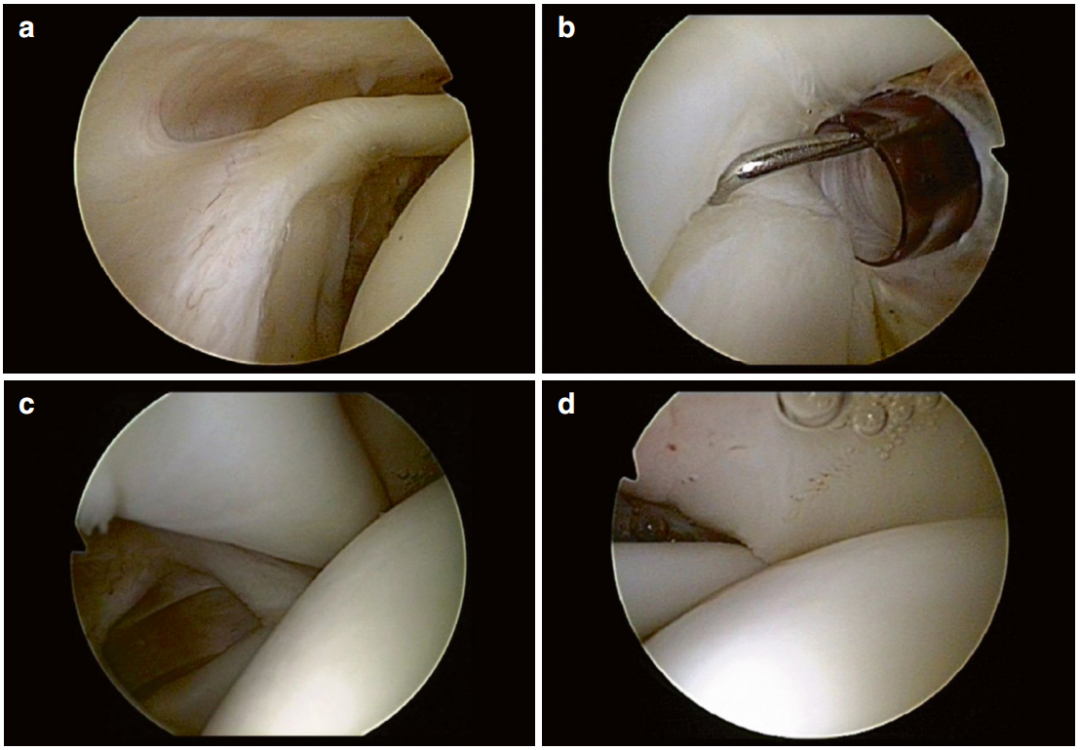
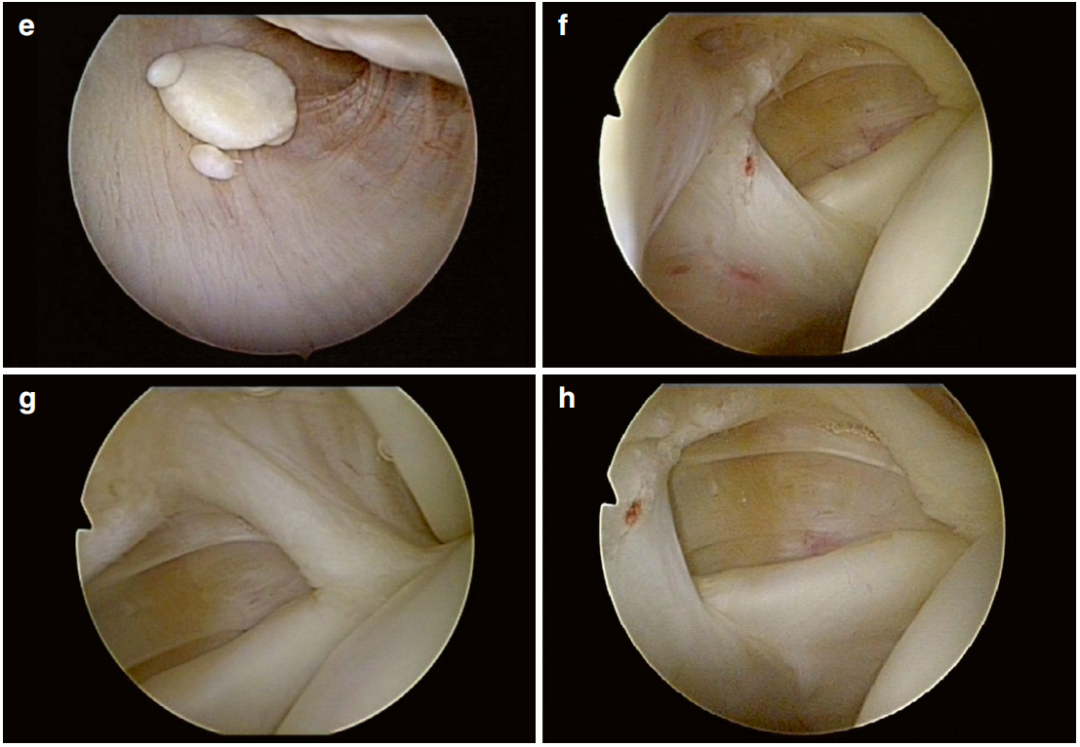
图 5. 关节镜诊断。 (a) 肱二头肌腱锚点; (b) 盂唇下隐窝; (c) 肱二头肌长头腱; (d) 冈上肌腱; (e) 下隐窝游离体; (f) MGHL(盂肱中韧带); (g) SGHL(盂肱上韧带); (h) 肩袖间隙与肩胛下肌腱
四、关节镜滑线结
大量关节镜滑线结可以自由地在穿过组织和缝合锚钉的缝线上滑动。这些结是在关节腔外打结,并通过牵拉一根缝线末端(所谓的“主绳”),在或不在打结推结器的辅助下,将其推入关节内至最终的修复/固定位置。
如果缝线不能自由移动/滑动,则使用非滑线结。这类似于开放手术中打结,即依次打半结,并在打结推结器的辅助下推至最终位置。下面,我们将以改良的“渔夫结”和“Weston 结”为例描述关节镜滑线结(图 6 和 7)。
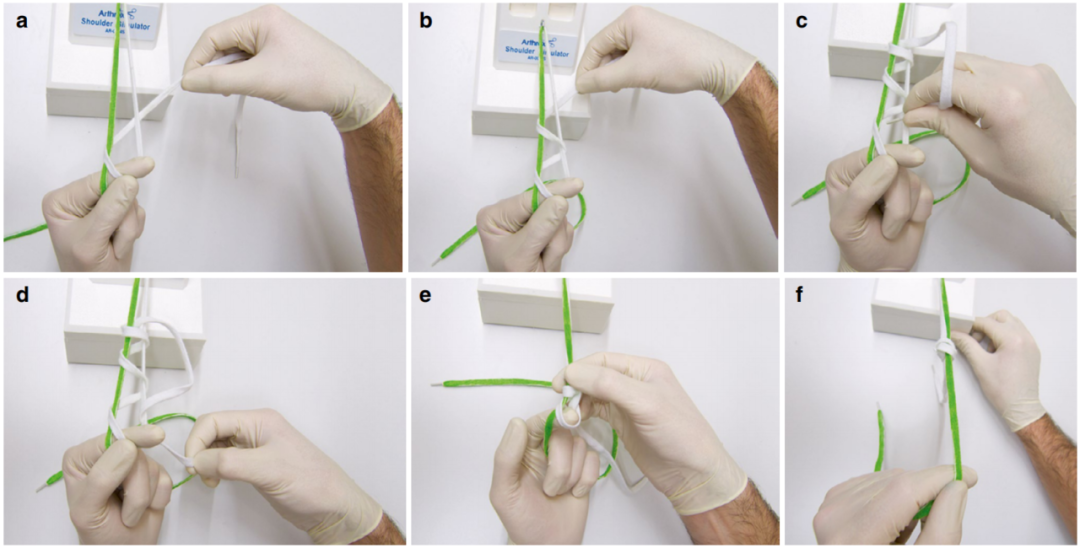
图 6. 改良“渔夫结”。 (a) 左手拇指和食指持握“主绳”。右手将“线圈”从下方绕过食指,同时手部持握缝线,并将“线圈”从外侧向后绕过拉伸的线圈引导。 (b) “线圈”绕主绳线圈共 2–3 圈。 (c) 缝线的自由端从下到上穿过线圈的两股之间,然后在第一个绕圈之前靠近食指带回下方。 (d) 向下的“线圈”向侧方拉出。 (e) 在右手上,将打好的结推向食指并压紧使其更紧凑。 (f) 通过牵拉“主绳”,可将完成的结拉入深部。
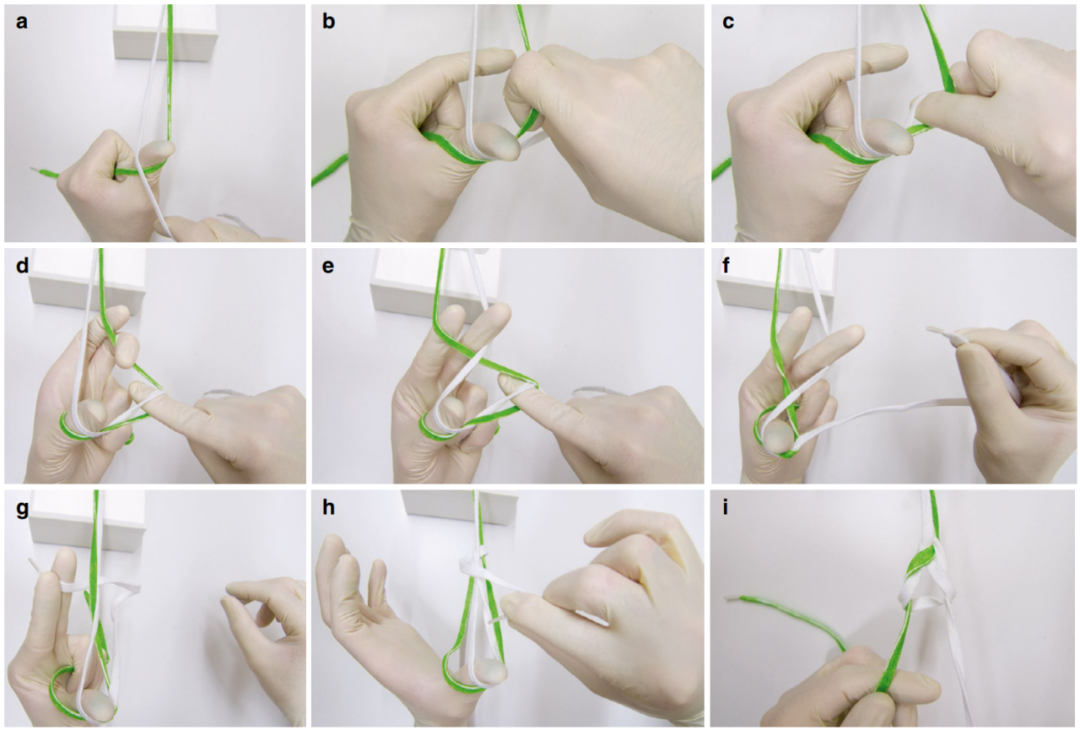
图 7. Weston 结。 (a) 将两根缝线末端置于手掌中,通过屈曲所有长手指固定。拇指向上指,位于两股缝线之间。“主绳”在左手中。然后,左手拇指环绕握住“主绳”,使其位于拇指后方。现在双手相向移动,使缝线在拇指前方交叉,并将“线圈”闭合在左拇指后方。 (b) 右手食指伸入绷紧的线圈中。 (c) 食指将“线圈”带入主绳线圈中并固定住。 (d) 当无名指和小指将“主绳”贴近身体持握时,用食指和中指稍远离身体抓住“线圈”并在“线圈”下方运行。 (e) 左手的食指和中指拉伸第二个线圈。右手的食指跟随仍从上握持的“线圈”。 (f) 放出的“线圈”被传递到左手的食指和中指上。 (g) 放出的“线圈”在向左排出后,再递回右手。 (h) “线圈”从上方、靠近拇指处引导入主绳线圈中,并向下拉出。 (i) 完成的结可通过牵拉“主绳”拉入深部。
此处将拉直的缝线末端称为“主绳”(图中绿色),而越过“主绳”的缝线自由端称为“线圈”(图中白色)。
任何滑动结之后都需要向相反方向打额外的半结以确保其牢固并防止滑脱。在通过牵拉主绳将结最终推入关节内之前,“线圈”的长度应远长于“主绳”。
待重建组织的质量(例如肌腱)也是需要考虑的重要因素,若缝线在质量差的肌腱组织中长距离牵拉,坚韧的缝线材料(例如,FiberWire, Arthrex 公司)可能会切割组织。
五、技巧与要点
-
在侧卧位时,应使用长而延长的麻醉导管,以允许头部自由摆放。
-
后路和多向稳定术优选侧卧位。
-
在沙滩椅位摆放时,应在抬高躯干和摆放头部之前确保并维持平均动脉压(MAP)在mmHg(脑灌注不足风险)。
-
助手对肱骨头施加轻度外展和侧方牵引,有助于在置入后侧标准入路进行诊断性关节镜检查时,使套管更容易穿透关节囊。
-
“裸区”不应误认为是 Hill-Sachs 损伤或软骨损伤。
-
病理性盂唇分离应与解剖变异(如盂唇下孔或 Buford 复合体[前上盂唇缺失合并索条状盂肱中韧带])相鉴别。
-
在约 55% 的病例中,肱二头肌长头腱主要止于后上盂唇(这对于 SLAP 修复时锚钉的定位很重要)。
-END-
声明:本文为原创内容,作者Perry,版权归原作者所有,仅用于学习交流,未经授权禁止转载!