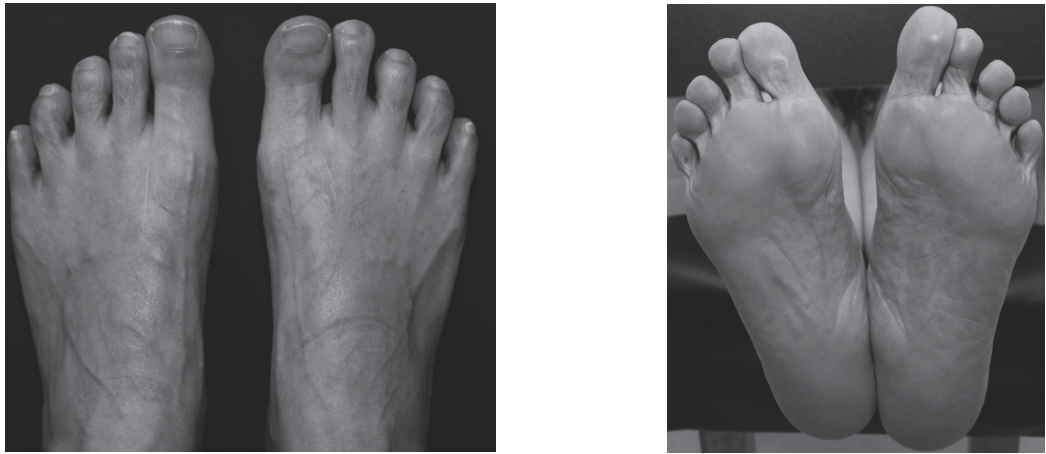
拇外翻(Hallux Valgus, HV)是足部最常见的畸形之一,表现为第一跖骨内翻、拇趾向外侧偏斜,常伴随跖趾关节疼痛、前足力学异常、跖骨老茧形成等症状,严重影响患者行走功能与生活质量。临床治疗中,手术矫正仍是中重度拇外翻的主要干预方式,传统术式以截骨术、关节融合术为主,但此类术式存在创伤较大、术后恢复周期长、可能出现跖骨短缩或畸形复发等问题。非截骨韧带联合术(Syndesmosis Procedure)作为一种新型软组织矫正技术,以其非截骨、非关节融合的特点,在拇外翻矫正中展现出独特优势,近年来成为临床研究的热点。
非截骨韧带联合术(以下简称“韧带联合术”)是一种针对拇外翻及其潜在病因——第一跖骨内翻(Metatarsus Primus Varus, MPV)的软组织矫正技术,其核心特征是不通过截骨或关节融合,仅通过软组织松解、韧带缝合固定及诱导软组织联合结构形成,实现第一跖骨的复位与稳定,进而矫正拇外翻畸形。该术式最早可追溯至1961年意大利Botteri教授首次报道的跖骨间骨融合术(Osteodesis Procedure),后经香港Daniel Yiang Wu(吴彦)教授团队改良,更名为“Syndesmosis Procedure”,明确其核心目标是建立第一与第二跖骨间的软组织联合结构,而非骨性融合,避免了截骨术对骨骼结构的破坏。该团队已经完成了2000多例拇外翻非截骨韧带联合术,获得了良好的临床疗效,同时发表了大量文章。本公众号通过整理吴彦教授发表的相关文献内容与同道分享学习。

韧带联合术的手术原理围绕“复位、固定、稳定”三大核心展开,基于对拇外翻病理机制的深刻理解——MPV作为拇外翻的潜在病因,其本质是第一跖骨稳定性韧带功能不全,导致第一跖骨向内侧移位、与第二跖骨分离,进而引发拇趾外侧偏斜。因此,韧带联合术的核心目标是恢复第一跖骨的正常力线,重建其与第二跖骨的稳定性,同时松解外侧挛缩软组织,实现拇外翻畸形的矫正。
(一)外侧软组织松解
拇外翻患者长期存在外侧软组织挛缩,包括跖籽韧带、跖趾关节外侧副韧带等,这些挛缩组织会持续牵拉拇趾向外侧偏斜,阻碍畸形矫正。手术中通过倒“T”形切口,对外侧挛缩软组织进行选择性松解:水平切口用于松解跖籽韧带,促进腓侧籽骨复位;垂直切口用于松解跖趾关节外侧副韧带的中段,为拇趾复位创造条件。需注意的是,术中不松解内收拇肌肌腱,以避免术后出现拇内翻并发症——这是韧带联合术与传统软组织松解术的重要区别,也是降低术后拇内翻发生率的关键。

▲图示第一跖骨内翻(MPV)畸形跖骨远端冠状面示意图,显示第一跖骨向内侧移位、第一跖骨间距离增宽,以及因系杆系统最内侧端的跖籽内侧韧带松弛和延长而导致的籽骨外侧半脱位。
(二)第一跖骨复位与固定
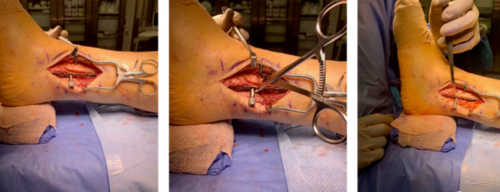
通过手法将内翻的第一跖骨复位至正常力线后,采用跖骨间环扎缝合技术固定第一与第二跖骨。具体操作的是:在第一跖骨远端半段钻4个2mm的钻孔,将2根双股可吸收PDS缝线和2根双股不可吸收Ethibond缝线(2-0)穿过钻孔,并环绕第二跖骨,以中等力度打结固定。缝合时需将第一与第二跖骨远端相对的皮质以鱼鳞状刮糙,为后续软组织联合结构的形成创造条件。这种环扎缝合方式可有效维持第一跖骨的复位位置,防止其再次向内侧移位,同时避免了截骨固定对骨骼的损伤。
▲图示拇外翻术前及术中复位后的大体照。(A)重度拇外翻畸形患足的术前照片。(B)第一跖骨内翻矫正效果的术中照片。在对内侧肌腱韧带进行紧缩缝合前,通过松解远端外侧软组织、行临时性跖骨间环扎缝合矫正第一跖骨内翻后,拇趾已自行复位至正常力线。
(三)诱导跖骨间软组织联合结构形成
这是韧带联合术实现长期稳定的核心机制。环扎缝线固定后,刮糙的第一与第二跖骨皮质会诱导周围纤维结缔组织增生,逐渐形成类似下胫腓联合(Syndesmosis)的连接结构——这种结构并非骨性融合,而是一种坚韧的软组织连接,可长期维持第一与第二跖骨的稳定性,防止MPV与拇外翻畸形复发。研究表明,这种软组织联合结构通常在术后3-6个月逐渐形成并成熟,成为维持第一跖骨稳定的重要结构。
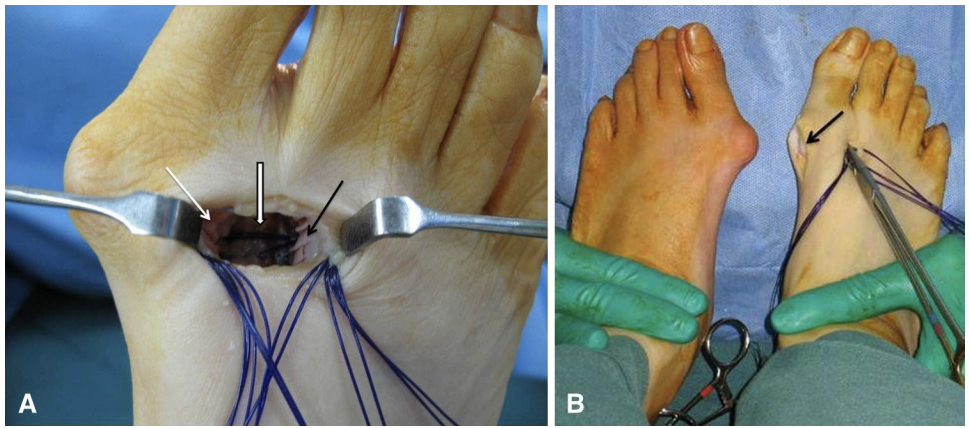
▲图示(A)第一跖骨(白色实心箭头)与第二跖骨(黑色实心箭头)远端 1/3 的相对皮质做鱼鳞状刮糙处理,以诱导跖骨间纤维连接组织长入;跖骨间环扎缝线(白边黑色箭头)穿过第一跖骨钻孔并环绕第二跖骨远端骨干后,位于创口深部。(B)通过跖骨间环扎技术矫正拇外翻畸形后,再行内侧切切口切除滑囊(黑色箭头);对比双足可观察到畸形矫正效果。
(四)辅助操作
根据患者具体情况,术中可增加额外操作:对于合并拇囊炎的患者,可切除内侧多余的皮肤、关节囊组织及拇外翻骨赘;对于截骨术后复发的病例,需先取出原手术植入的螺钉等内固定物;对于合并第二跖趾关节背侧半脱位或爪形趾的患者,可同时进行第二跖趾关节囊切开、侧副韧带松解及伸肌腱延长术。此外,为减少环扎缝线对第二跖骨的压迫侵蚀,可在缝线与第二跖骨之间植入小型不锈钢钢板,分散缝线压力,降低第二跖骨应力性骨折的风险。
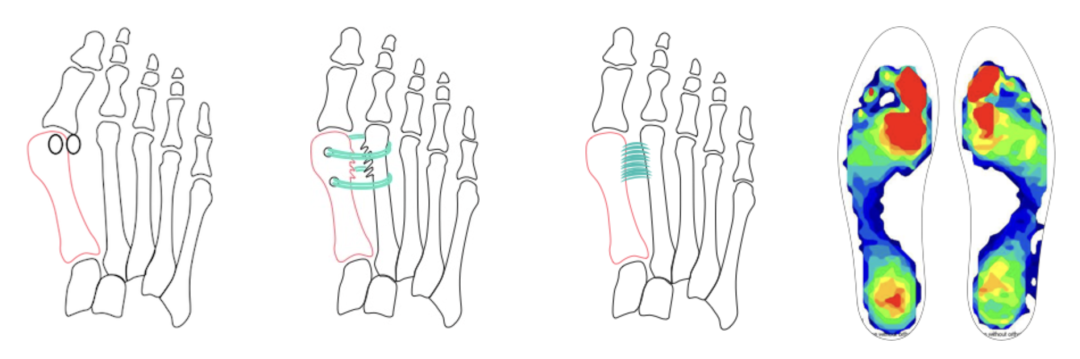
▲图示拇外翻非截骨韧带联合术的操作示意图及术前-术后足底压力变化。
▲图示定制可拆卸式全接触术后防护支具靴。
(一)适应证
1. 中轻度拇外翻:跖骨间角(Intermetatarsal Angle, IMA)>9°或跖趾关节角(Metatarsophalangeal Angle, MPA)>15°,伴随拇囊炎、跖骨老茧、跖骨痛等症状,保守治疗(如矫形鞋垫、药物治疗)6个月以上无效者;
2. 合并跖骨内收畸形的拇外翻:Sgarlato跖骨内收角(Metatarsus Adductus Angle, MAA)≥15°,无论跖骨内收畸形轻重,均可采用韧带联合术矫正,无需额外处理跖骨内收畸形;
3. 截骨术后畸形复发:既往接受截骨术(如Chevron截骨、Akin截骨)后出现MPV与拇外翻复发,第一跖骨仍具有活动性,无严重骨性关节炎者;
4. 对足部功能保留要求较高的患者:如年轻患者、需长期行走或从事体力劳动的患者,希望保留跖趾关节活动度,避免截骨术带来的创伤与恢复周期。
(二)禁忌证
1. 重度拇外翻合并严重骨性关节炎:跖趾关节出现明显骨质破坏、僵硬,无法通过软组织矫正恢复功能者,需考虑关节融合术;
2. 第一跖骨严重僵硬或固定性内翻:第一跖骨与楔骨关节僵硬,无法通过手法复位者;
3. 严重骨质疏松患者:骨骼质量差,无法承受环扎缝线的固定力,可能导致跖骨骨折;
4. 足部感染、皮肤溃疡未愈合者;
5. 合并严重全身性疾病(如糖尿病、凝血功能障碍),无法耐受手术者。

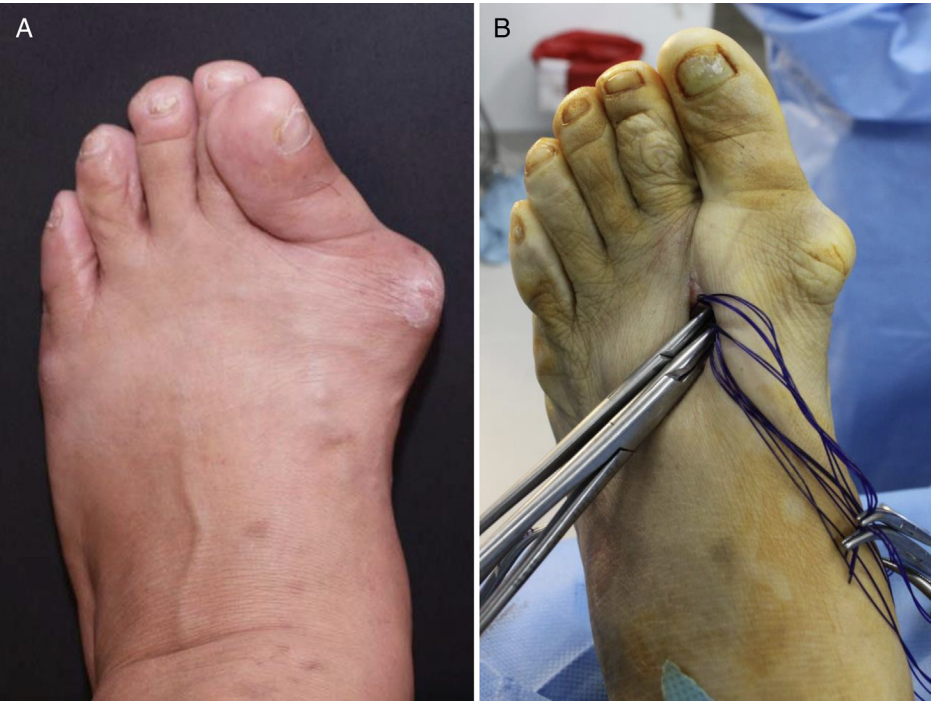
▲图示一例拇外翻合并脚趾重叠患者,第二跖骨头下方可见胼胝;
▲图示该患者术后恢复情况。

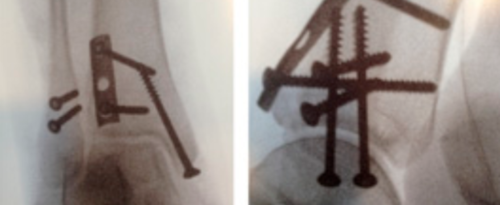
▲图示X线片:术前表现,籽骨分离,第一跖趾关节对位不齐;术后表现,跖趾关节对位良好,力线矫正效果满意。

▲图示跖骨压力检测图像:术前典型表现,拇趾下方负重缺失,前足负重向外侧偏移;术后两年表现,拇趾下方负重部分恢复,前足负重向内侧复位。

▲图示(A)一名 68 岁女性足部术前负重正位X线片:右足重度第一跖骨内翻畸形,伴第二趾重叠爪形畸形及跖趾关节背侧半脱位。(B)术后10天负重正位X线片:第一跖骨、拇趾、籽骨、跖趾关节及跖楔关节力线矫正良好,右足第二趾(含其跖趾关节)力线亦恢复正常。(C)术后6个月负重正位X线片:双足拇外翻及第一跖骨内翻畸形轻度复发,尤以右足跖骨间角为著,达 9.6°(超出正常范围)。(D)术后5年负重正位X线片:随访 4.5年,第一跖骨、拇趾、籽骨及第二趾力线无明显变化。(E)术后5年外观照:拇趾主动背伸活动功能良好。

▲图示(A)47 岁女性中重度拇外翻畸形的影像学片,该患者双足均存在跖趾关节不匹配及跖籽韧带完全分离。(B)术后 2 年随访影像学片。第一跖骨复位效果良好;未松解拇收肌腱,仅分别对跖趾关节韧带、跖籽韧带进行松解,拇趾与籽骨也均实现良好复位。

▲图示(A)59 岁女性重度拇外翻的影像学片,该患者自青少年时期起即患有双侧拇外翻畸形,且因工作原因穿高跟鞋的年限超 20 年,其主要症状为跖骨痛。(B)术后 3 年随访的影像学片。尽管第一跖骨与籽骨的对位关系维持良好,但患足仍残留中度拇外翻畸形;不过该患者恢复了跑步能力,且可再次穿高跟鞋,同时跖部胼胝消失、跖骨痛症状缓解,对此效果表示满意。

▲图示(A)75 岁女性患者术前站立位 X 线片示:双足畸形严重;双足美国足踝外科协会(AOFAS)拇趾评分均为 60 分;双足足趾跖趾关节角分别为 45.4° 和 50.8°,跖骨间角分别为 17.1° 和 20.1°。(B)术后 2 年站立位 X 线片示:第一跖骨内翻矫正效果满意,但因拇短屈肌外侧头可能存在挛缩,残留轻度拇外翻畸形;患者远端跖骨关节角轻度增大;右足 AOFAS 拇趾评分为 83 分,左足为 93 分。

▲图示(A)54 岁女性患者术前站立位 X 线片示:双足存在典型且无合并症的第一序列三联畸形,即拇外翻、第一跖骨内翻及跖籽分离,畸形程度为中度;术前美国足踝外科协会(AOFAS)拇趾评分为双足均 70 分。(B)术后 3 年站立位 X 线片示:拇趾、第一跖骨及籽骨复位满意,双足 AOFAS 拇趾评分均达 100 分。

▲图示(A)64 岁女性患者术前站立位 X 线片示:双足重度第一跖骨内翻,跖趾关节(白色实心箭头)与跖楔关节(白边黑色箭头)对位不良,跖籽分离(黑色实心箭头),且右足第二跖趾关节背侧脱位;术前美国足踝外科协会(AOFAS)拇趾评分 55 分。(B)术后 2 年站立位 X 线片示:第一跖骨间间隙缩小,跖趾关节与跖楔关节对位恢复正常,跖籽关系恢复正常,右足第二跖趾关节脱位减轻;左足 AOFAS 拇趾评分 100 分,右足 93 分;双足足趾跖趾关节角分别为 15.9° 和 25.0°,跖骨间角分别为 4.3° 和 4.7°。
拇外翻非截骨韧带联合术作为一种新型软组织矫正技术,以其非截骨、非关节融合、创伤小、术后恢复快、保留关节活动度等优势,在拇外翻矫正中展现出良好的临床疗效。该术式通过外侧软组织松解、第一跖骨环扎固定及诱导跖骨间软组织联合结构形成,可有效矫正拇外翻与MPV畸形,改善患者足部功能与临床症状,适用于中轻度拇外翻、合并跖骨内收畸形的拇外翻,以及截骨术后复发的病例。
文献报道中韧带联合术存在第二跖骨应力性骨折、畸形复发等并发症,但发生率较低,且多可通过保守治疗或术式改良解决。目前,该术式的研究仍存在一些争议,如跖骨内收畸形的处理、缝线选择等,且缺乏高质量的循证医学证据。未来,需进一步开展多中心、大样本、长期随访的随机对照研究,对比韧带联合术与传统截骨术的疗效,优化手术方案与术后康复方案,明确术式的适用范围;同时,深入研究软组织联合结构的形成机制,进一步降低并发症发生率,提升长期疗效。随着术式的不断改良与研究的深入,拇外翻非截骨韧带联合术有望成为拇外翻矫正的重要术式之一,为患者提供更安全、有效的治疗选择,尤其为那些希望保留足部功能、避免截骨创伤的患者带来新的希望。
-END-