
-
前方撞击:包括前内侧撞击、前外侧撞击与单纯前方撞击;
-
后方撞击:包括后内侧撞击与单纯后侧撞击
-
关节外撞击
本文概括3种前方撞击与2种后方撞击的解剖学因素、诊断标准、影像学诊断及治疗原则。

踝关节前方撞击是由踝关节过度背屈时产生的压力反复作用于踝关节胫骨前下方和距骨颈部,引起局部软骨反复损伤、胫骨远端和距骨骨小梁骨折以及骨膜出血等,反复微损伤修复导致纤维组织增生和瘢痕组织形成,最终形成骨赘,这些新生的瘢痕组织和增生的骨赘反过来限制踝关节的屈曲活动。
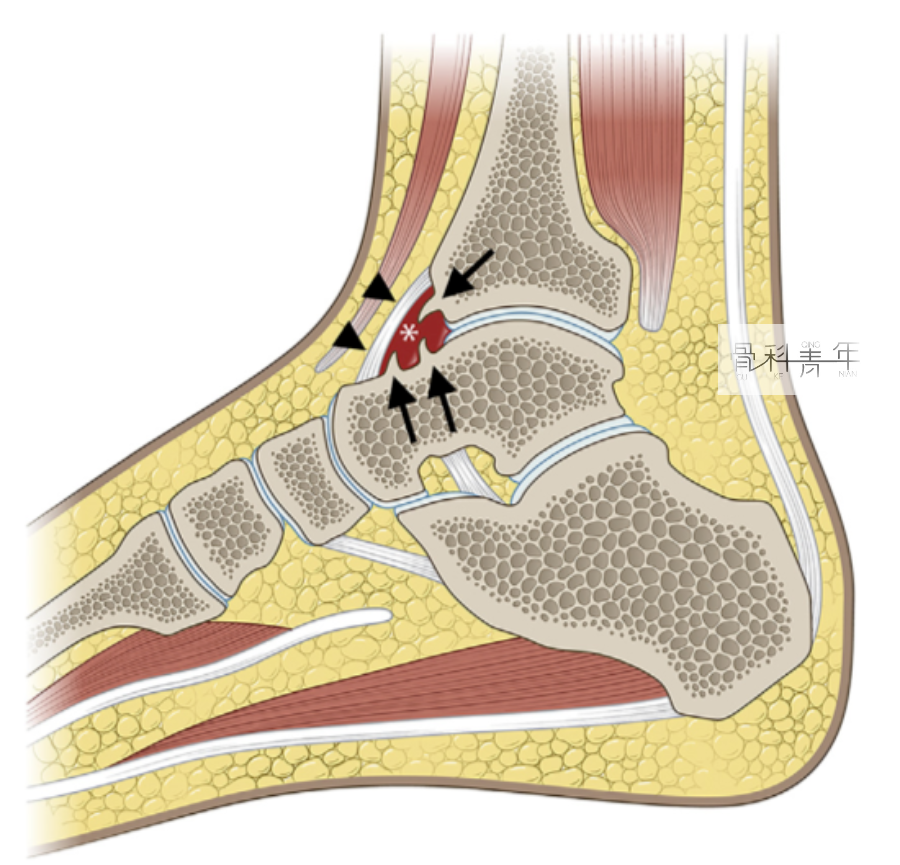
踝关节前方撞击示意图。踝关节前方“凹槽样”结构由胫骨远端、距骨顶部和前关节囊形成,通常这个空间主要包含脂肪、滑膜组织,有时可见少量的生理性关节积液,前关节囊从胫骨远端延伸至距骨颈部。
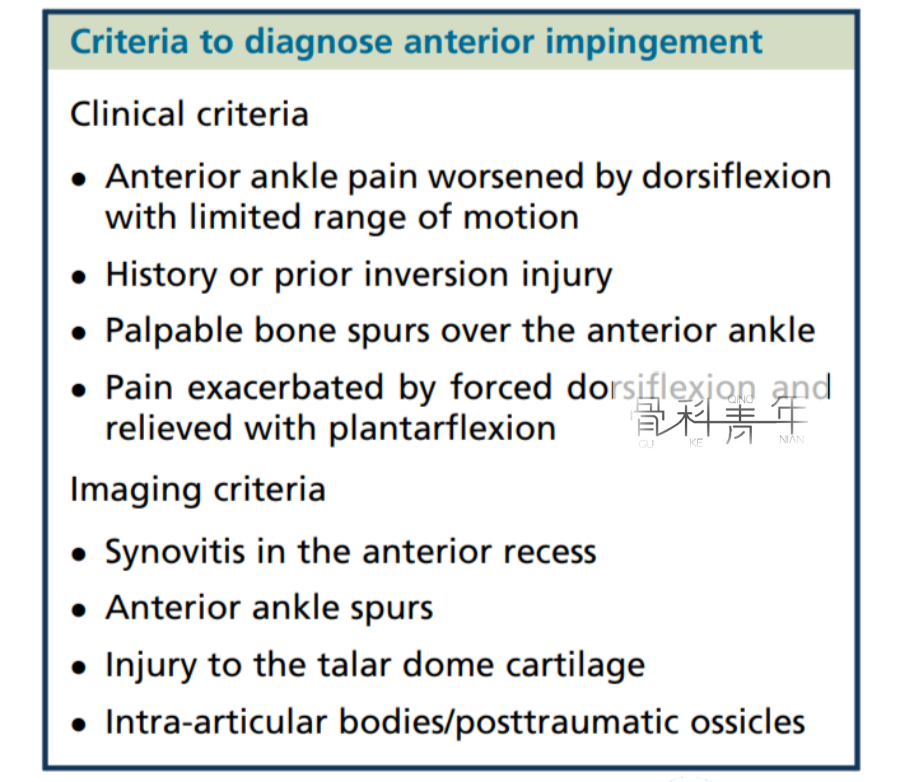
① 踝关节背屈时活动受限,且前部疼痛加重;
② 既往有内翻外伤病史;
③ 可触摸到的距骨前上方骨刺;
(2)影像学标准:
④前隐窝滑膜炎。
标准的踝关节侧位X线片可用以观察胫骨远端前缘、距骨前上缘“鸟嘴样”骨赘形成(图1),CT检查可发现X线片上因重叠而漏诊的骨赘、关节游离体等。MRI是评估踝关节前方撞击综合征的主要方法,MRI还可观察到关节游离体、关节间隙是否狭窄等。
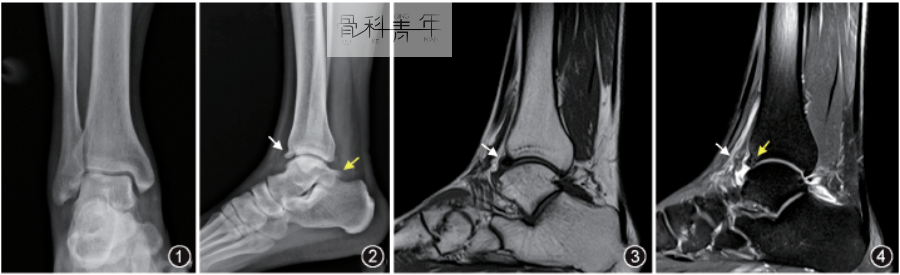
图1 踝关节前方撞击的影像学表现。患者男,49岁,右踝反复扭伤,关节肿痛2年余,加重3 d。图①②为X线片。X线正位片(①)未见异常,侧位片(②)胫骨远端前缘唇样骨质增生(白↑),距骨后突延长(黄↑)。矢状面T1WI(③)示胫骨远端前缘骨质增生,呈低信号(↑)。④为矢状面脂肪抑制质子加权序列(PD‑FS),示前踝关节少许积液,前关节囊增厚(白↑),距骨前缘骨质增生骨髓水肿,呈稍高信号(黄↑)。
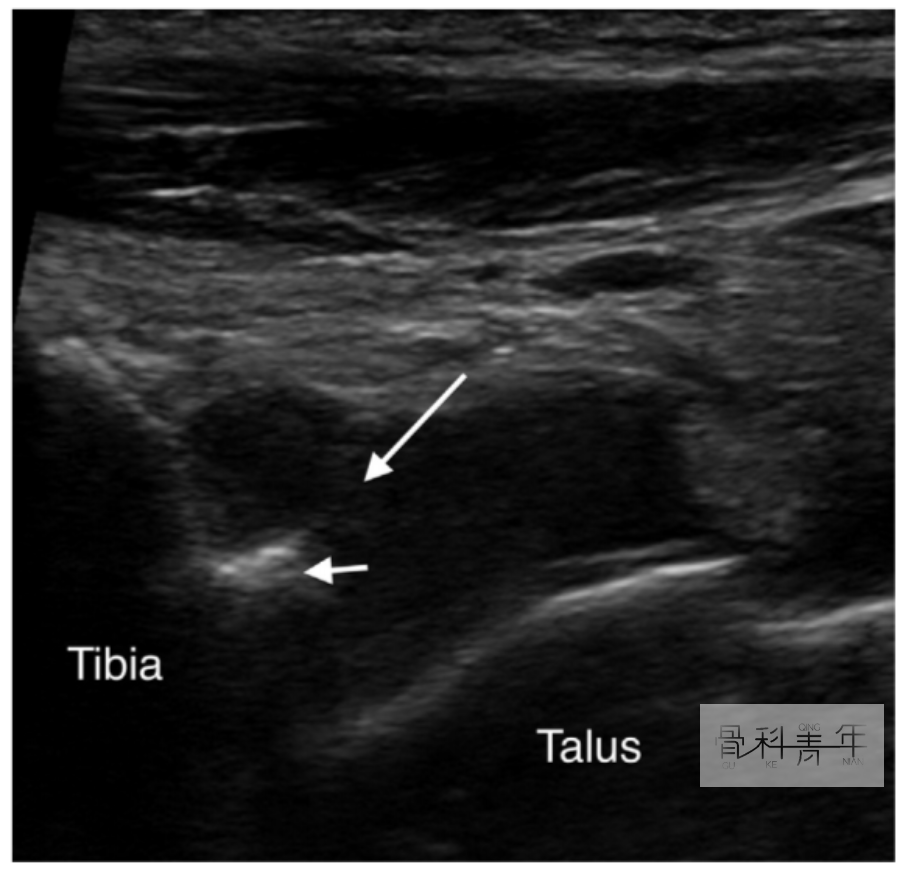
大部分踝关节前方撞击可通过保守治疗,包括减少活动、制动休息和物理治疗等,尤其是对特殊职业人员,包括芭蕾舞演员、运动员等,可通过调整运动姿势改善。也可通过超声进行局部注射镇痛治疗(图2)。
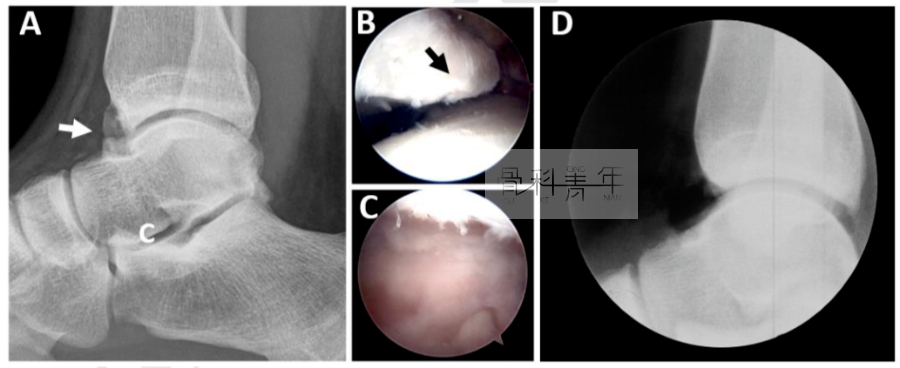
对症状反复发作,保守治疗无效的患者,可进行关节镜下清理及骨赘清除(图3),手术治疗的预后与局部退变程度相关。

踝关节反复内翻损伤是踝关节前外撞击综合征的最常见病因。由于踝关节慢性、反复损伤或过度屈曲、旋后损伤导致周围韧带、滑膜增厚、瘢痕组织增生,在疾病晚期,前外侧沟发生纤维化,其形态在关节镜下类似膝关节半月板样结构,因而被称为“半月板样损伤”。
胫腓前韧带下束(Basset韧带)是踝关节前外撞击的主要解剖结构基础,若Basset韧带增厚,踝关节背屈时,韧带可与距骨发生接触导致撞击症状,反复的接触摩擦可进一步使韧带增厚。
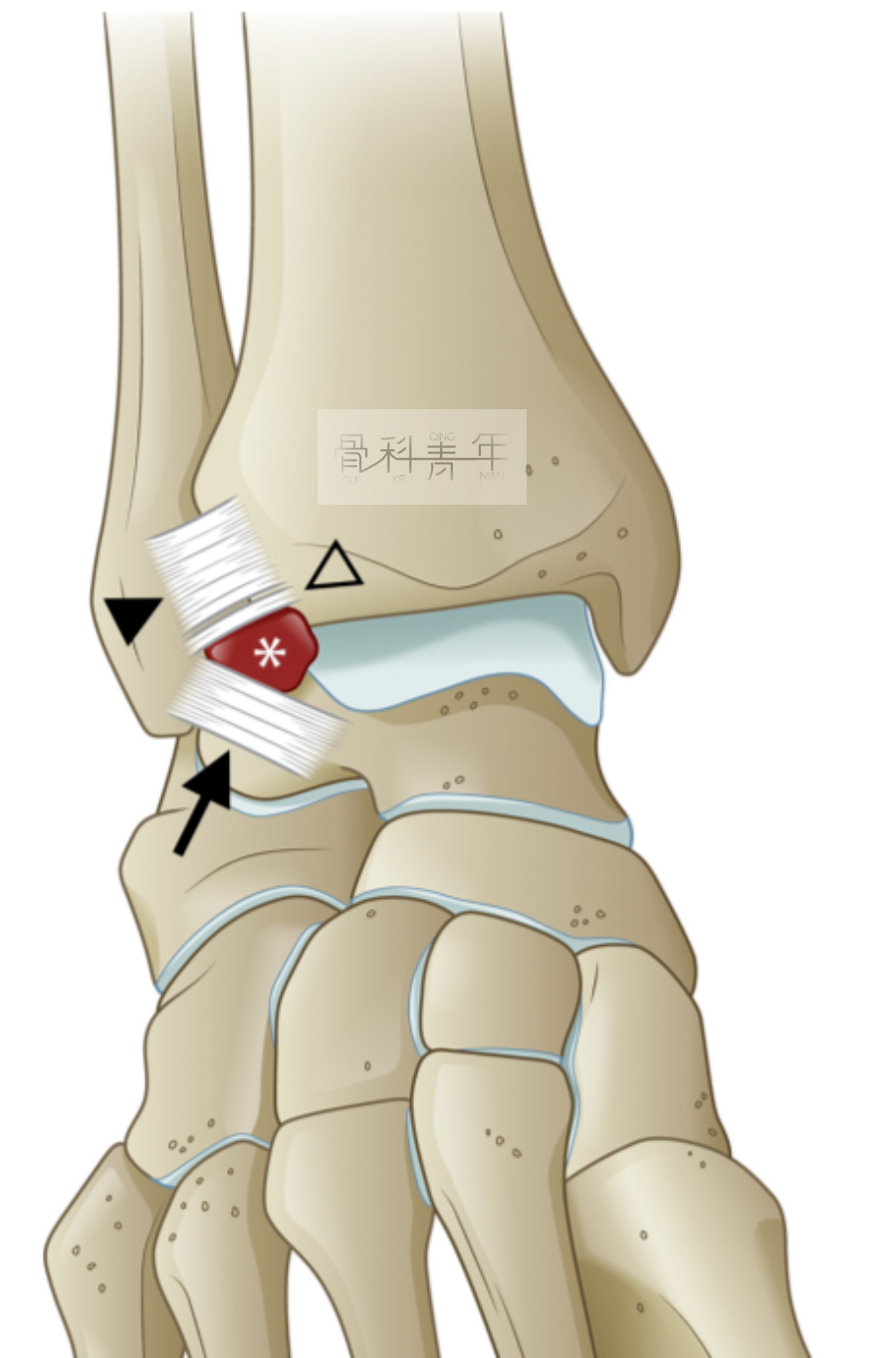
踝关节前外侧撞击示意图。踝关节前外侧沟是由骨组织、关节囊、外侧韧带复合体及软组织围成的三角形结构。胫骨和腓骨分别构成前外侧沟的后内壁和外壁,内壁为距骨关节面,前壁为距腓前韧带和关节囊,后下壁为距腓后韧带及跟腓韧带,顶壁为胫腓前韧带及胫骨外侧关节面。前外侧沟及其周围组织结构是踝关节前外撞击综合征发生的主要解剖结构基础。
① 踝关节前外侧疼痛,内翻和(或)外翻时加重;
② 既往内翻损伤病史;
③ 撞击征阳性(踝关节背屈时,踝关节前外侧压痛);
(2)影像学标准:
① 前外侧隐窝的滑膜炎或纤维组织增生;
② 踝关节前外侧骨赘;
③ 关节内骨性游离体;
④ Basset韧带的增厚。
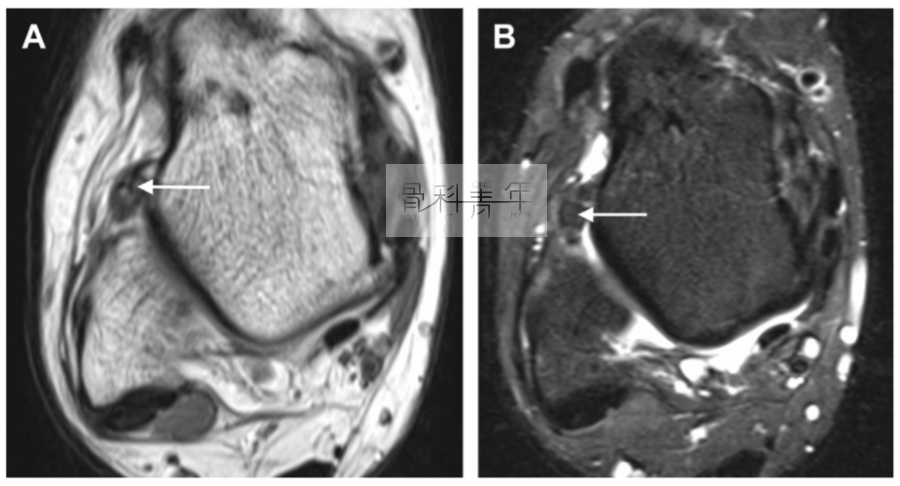
16岁小女孩打排球扭伤后导致前外侧撞击。CT显示前外侧沟内异常滑膜增厚。
前外侧撞击以保守治疗为主,使用非甾体抗炎药(NSAIDs)、活动调节、局部包扎等物理治疗。对软组织病变引起症状的患者,超声引导下经皮穿刺联合皮质类固醇注射已成为有效的非手术治疗选择。如果其他措施失败,可以进行手术治疗,主要包括关节镜清理术。

此外,内侧三角韧带断裂后断端嵌入前内侧关节间隙,也是软组织撞击的原因。骨质异常改变是踝关节前内撞击的重要病因,如踝关节内翻损伤造成距骨内侧缘和内踝的骨软骨“对吻性”骨质增生,踝关节剥脱性骨软骨炎、踝关节不稳造成反复撞击及关节内游离体形成等。
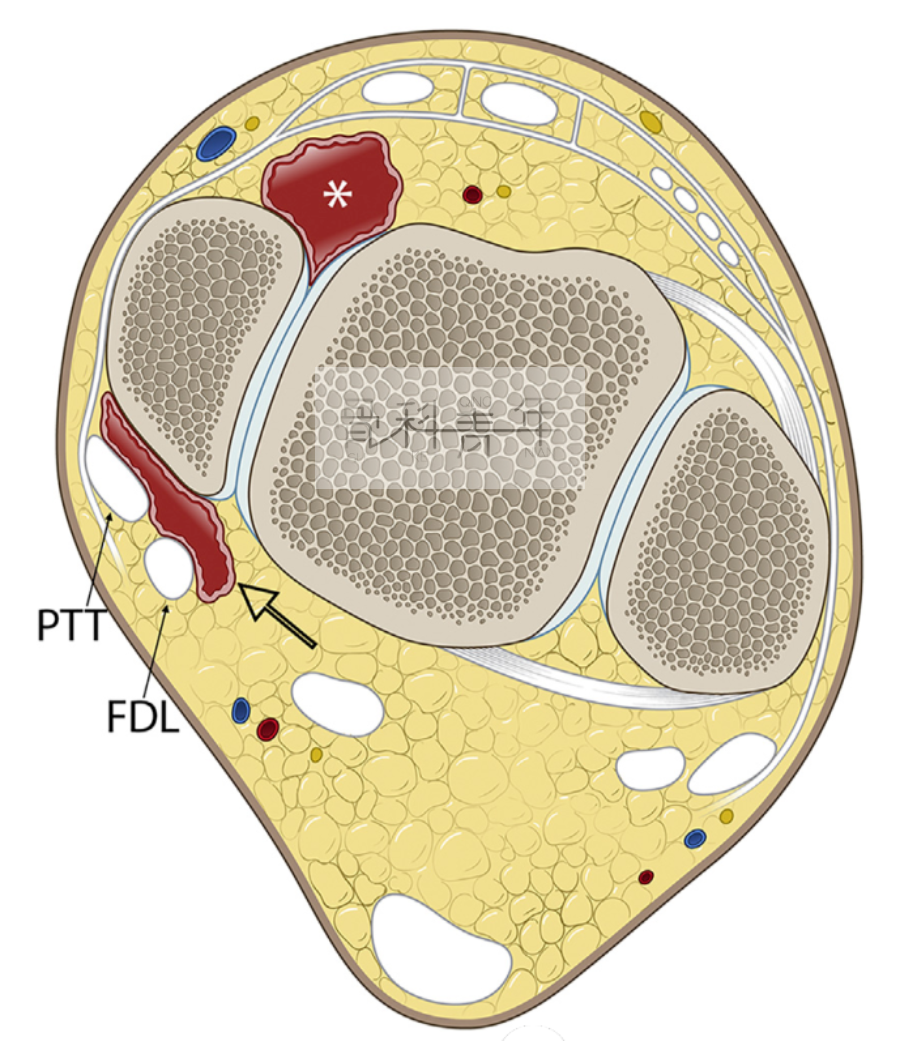
踝关节前内侧撞击示意图。踝关节前内侧间隙由骨质和软组织结构围成,外侧壁为距骨,内侧壁为内踝,下壁为三角韧带中的浅层胫距前韧带,后壁为胫距后韧带,前内侧壁为关节囊结构。
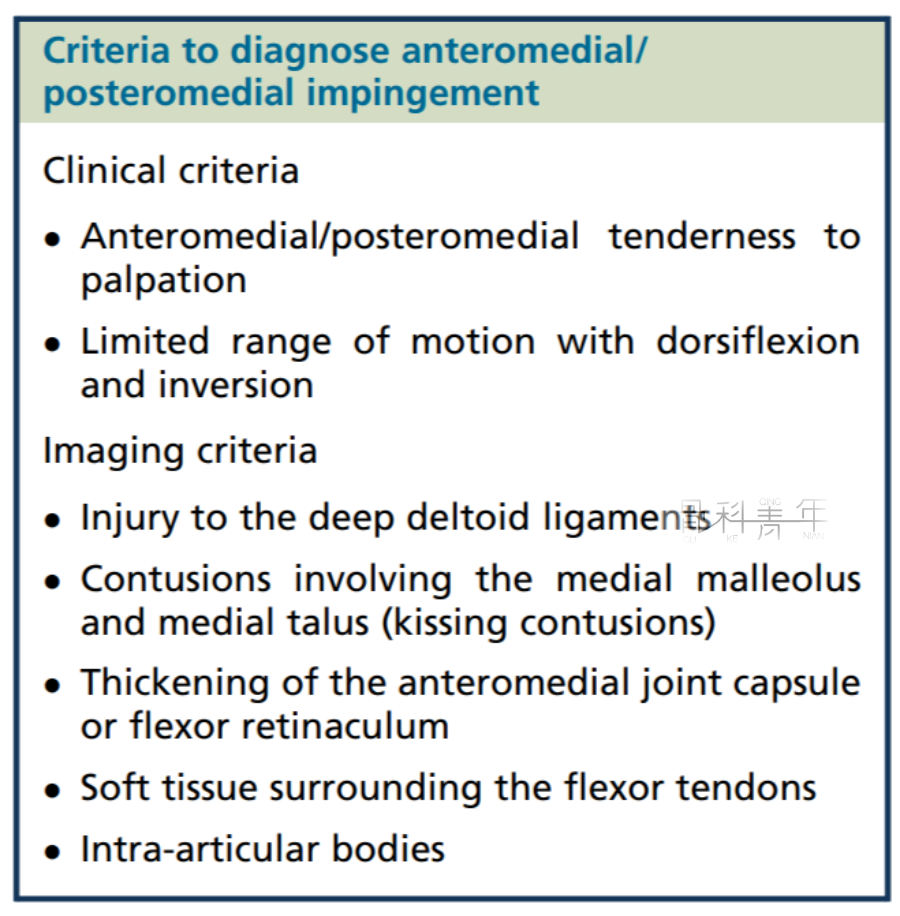
① 踝关节前内侧压痛;
② 背屈和内翻活动受限。
① 胫骨内踝和距骨内侧骨的挫伤(吻合性挫伤);
② 踝关节内游离体;
③ 踝关节三角韧带深部损伤;
X线片在正位X线片上可发现距骨颈内侧、胫骨前内侧或内踝前侧的骨赘和关节腔游离体。CT对骨赘、关节内游离体检出更具优势,同时能显示距骨的骨软骨损伤。MRI对周围软组织显示更具优势,可有效评估踝关节胫距前韧带和关节囊的损伤情况。同时,MRI能显示骨性撞击征象,如胫骨内侧髁和距骨内侧缘骨髓水肿、骨表面的软骨损伤、判断骨赘的大小及来源,以及骨赘是否存在微骨折等。
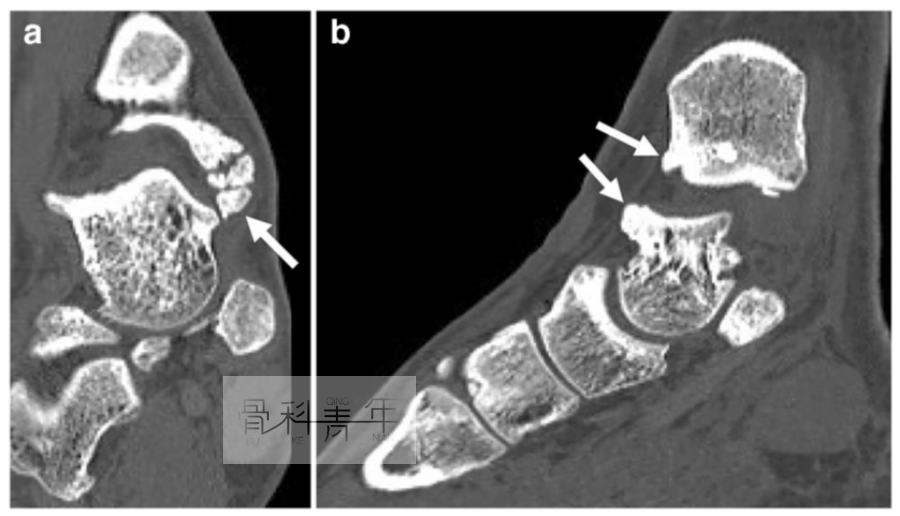
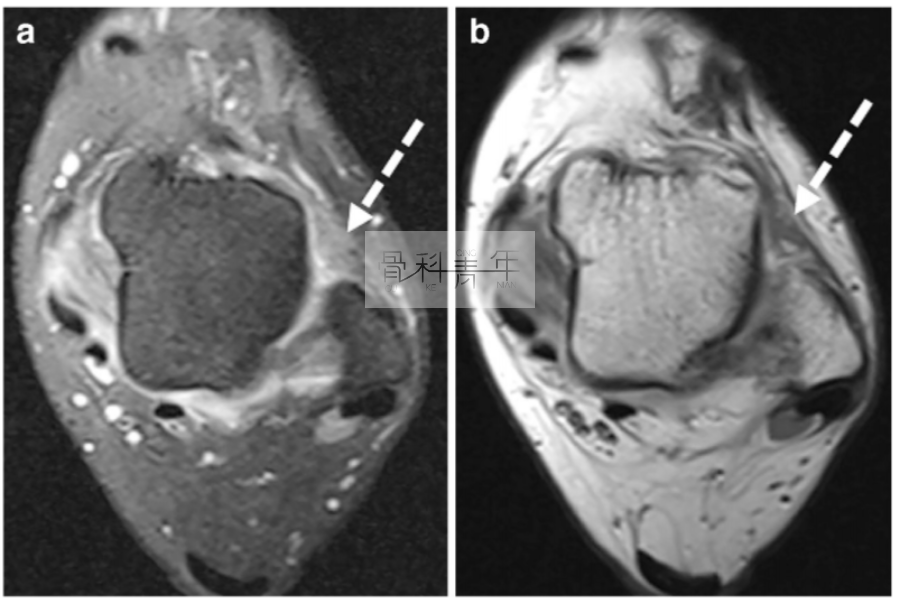
17岁男性,踝关节扭伤后长期慢性疼痛不适,CT提示在内踝与距骨间存在骨赘。
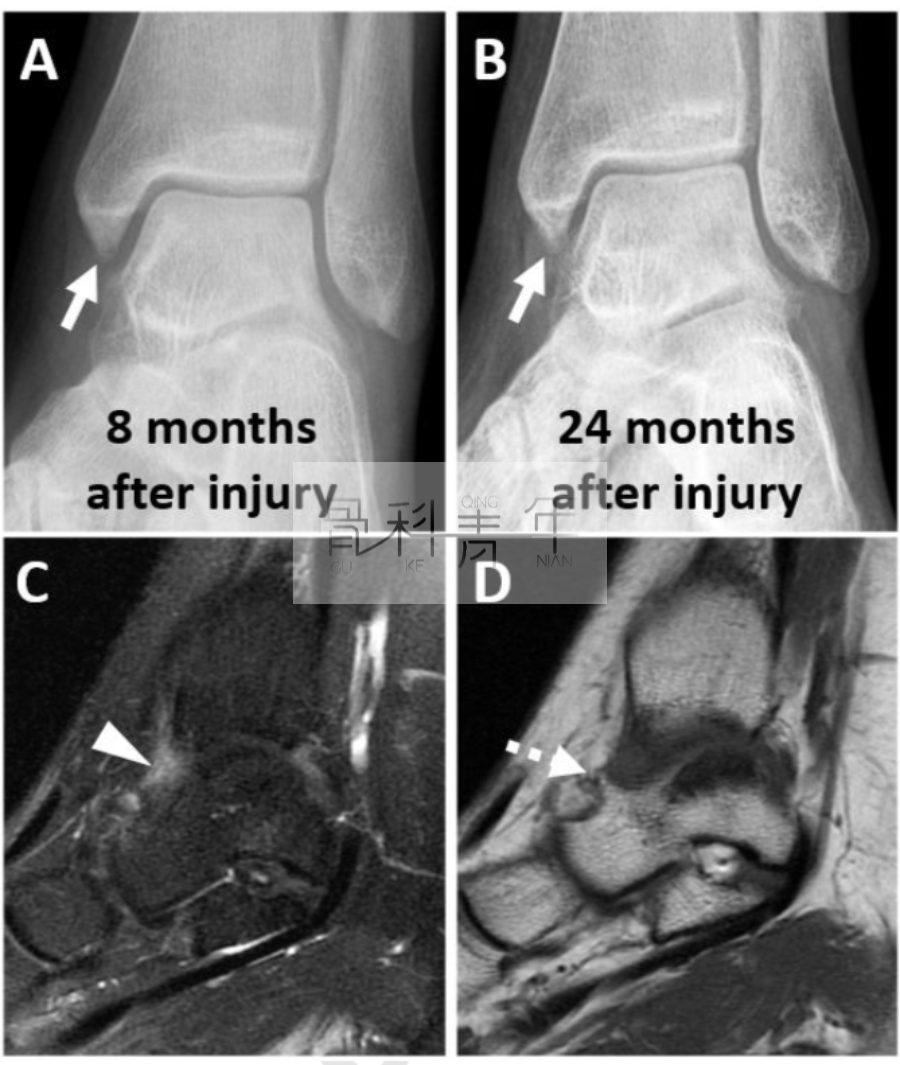
治疗方法仍存在争议,与前侧与前外侧撞击类似,前内侧撞击也以保守治疗为主,包括超声引导下的局部注射,症状无明显改善可考虑手术切除骨赘和关节清理。

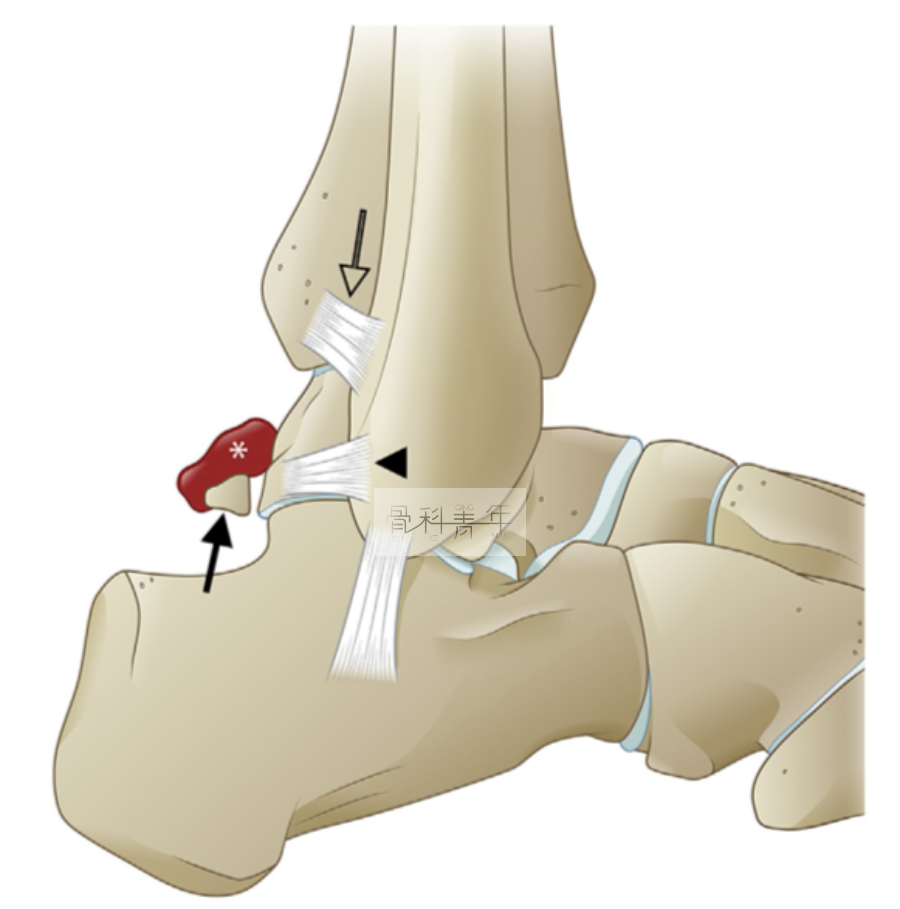
踝关节后方撞击,发病因素包括骨性撞击和软组织撞击,以前者多见。骨性撞击最常见的病因为距骨后三角骨损伤。距骨后突过长、增生、骨折以及关节游离体形成也会导致踝关节后方骨性撞击。软组织撞击的病因包括拇长屈肌腱腱鞘炎,距腓后韧带、踝间横韧带、胫腓后下韧带损伤,以及滑膜增生、滑膜炎、纤维瘢痕组织形成等。
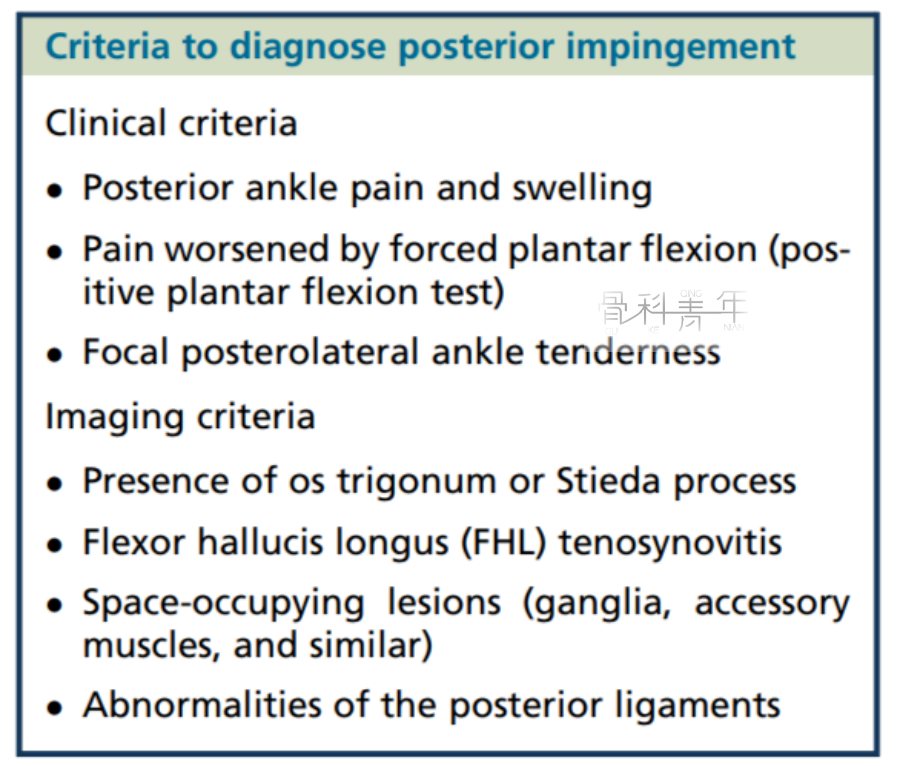
① 踝关节后部疼痛和肿胀;
② 足底屈曲试验阳性;
③ 踝关节后外侧局灶性压痛。
① 三角籽骨存在和(或)距骨后突延长;
② 拇长屈肌腱腱鞘炎;
③ 后踝韧带损伤;
④ 局部滑膜炎及滑膜增厚,纤维瘢痕组织形成;
踝关节后方骨性撞击在X线侧位片和CT上均能显示,可发现距骨后方三角形或椭圆形的三角籽骨的病理改变,以及距骨后突是否过长等。过度跖屈位X线片检查可以显示三角籽骨或距骨后突对胫骨的撞击。CT可更加清晰地显示解剖变异及病理性改变,同时能清晰显示三角骨与距骨相连界面的异常变化,如骨软骨硬化、骨囊性变及连接间隙变宽等。MRI显示韧带及软组织的病变更具优势,拇长屈肌腱腱鞘炎是踝关节后方撞击综合征的常见表现,踝关节后方韧带的损伤在MRI上也较常见,表现为韧带增厚和实质内信号增高,可伴有正常纤维结构的丧失。同时MRI可对骨性结构的骨髓水肿情况进行准确评估。
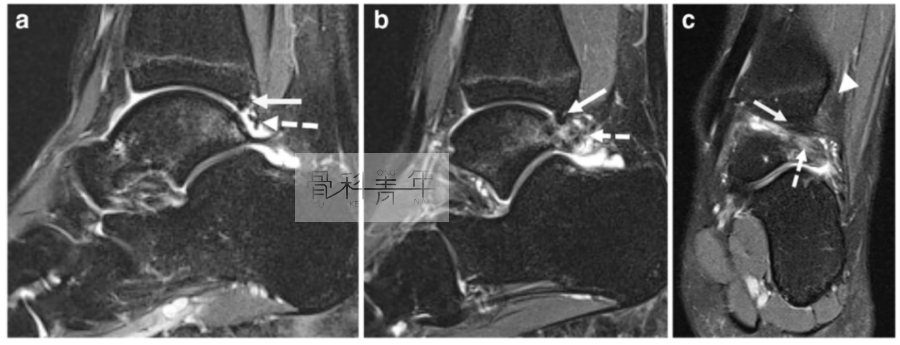
16岁芭蕾舞演员。可见距骨后方及胫骨后方骨水肿,滑膜增厚,关节积液。提示踝关节后方撞击。
治疗方案以保守为主,包括制动休息、冷敷(即RICE原则);予以非甾体抗炎药;限制足底弯曲;以及物理治疗和特定运动康复。超声引导下注射含有或不含有局部麻醉剂的类固醇 有助于确诊和治疗缓解症状。对难治性患者可采用手术治疗,包括切除骨赘及或软组织清理等。可以选择开放性手术或关节镜手术,两者在手术结果上没有差异。但关节镜下手术并发症更少,能更快返回到日常活动中。

踝关节后内侧撞击临床和影像均少见,是踝关节撞击综合征中最少见的类型。踝关节急性或反复严重的跖屈、内翻、旋后损伤可导致后内侧间隙的三角韧带深层纤维(胫距后韧带)和关节囊增厚、纤维化,增厚的纤维组织包绕趾长屈肌腱和胫骨后肌腱,从而引起后内撞击综合征。此外,踝关节后内侧间隙骨化或韧带损伤后钙化也会导致撞击综合征。另外,距骨后内侧缘、胫距后韧带附着处撕脱骨折等亦可引起撞击症状。
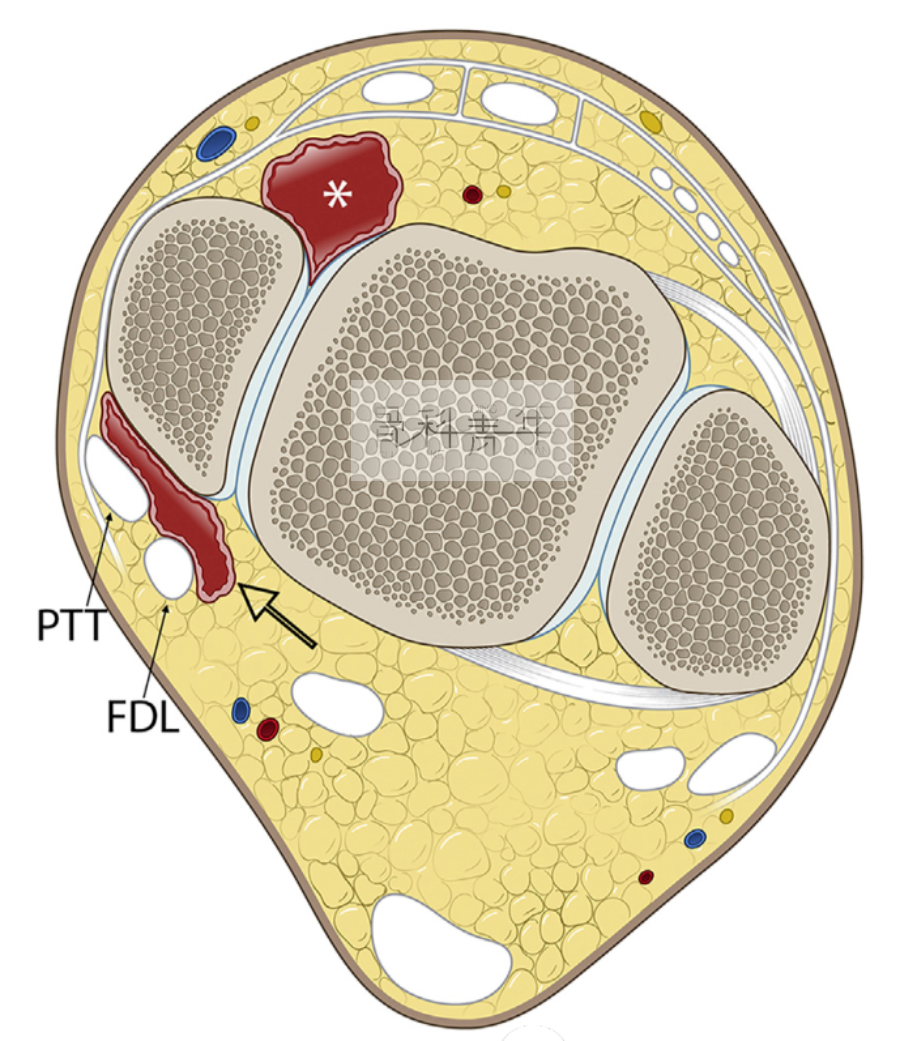
踝关节后内侧撞击示意图。踝关节后内侧间隙由骨质和软组织结构围成,前壁为内踝和胫距后韧带,后壁为关节囊结构,内侧壁为距骨。踝关节后内侧间隙深而狭长,位于趾长屈肌腱和胫后肌腱深方。
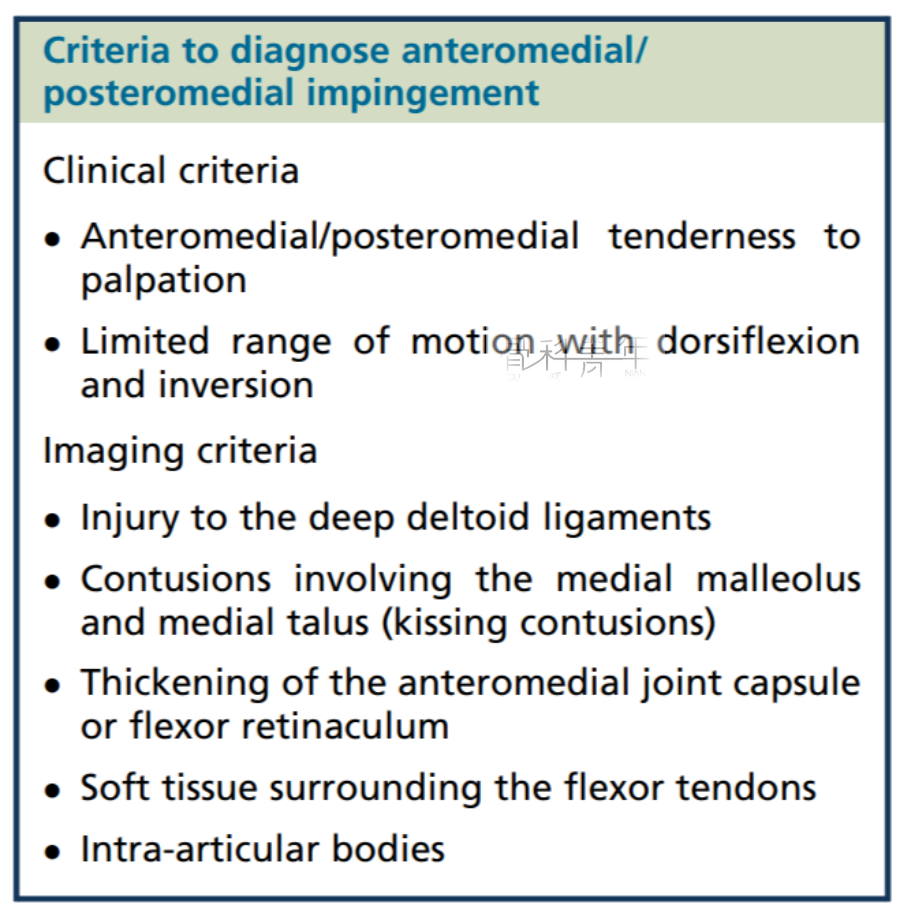
① 踝关节后内侧压痛;
② 踝关节内翻活动受限;
① 三角韧带深部损伤;
② 关节内钙化或游离体;
③ 屈肌支持带增厚;
影像学表现与踝关节前内撞击综合征相似,X线片诊断价值有限,偶尔可发现内踝和距骨体的骨赘影、关节游离体等。CT对骨质异常的显示较X线片敏感。MRI诊断踝关节后内撞击最佳,可清晰观察到韧带损伤、滑膜炎及纤维组织增生,包绕趾长屈肌腱和胫后肌腱,肌腱本身通常正常,呈均匀的低信号,屈肌腱移位也是后内侧撞击的常见表现。
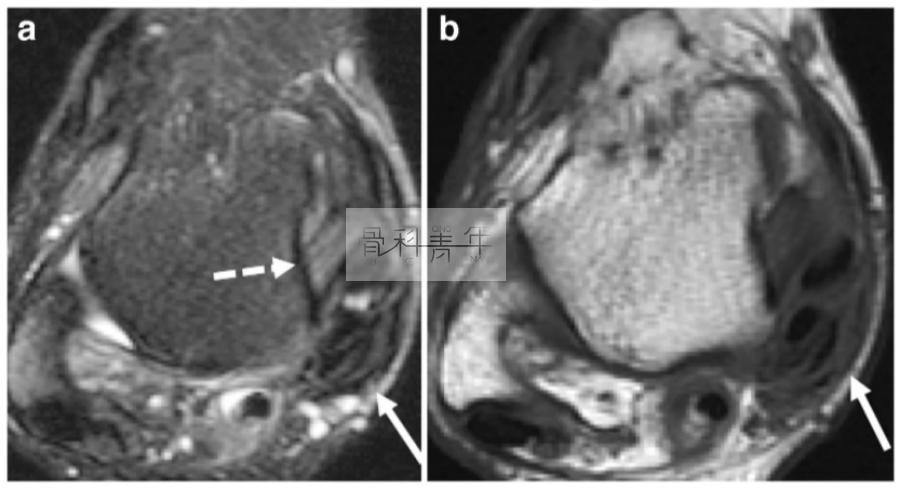
22岁男性,篮球运动员。受伤后踝关节后内侧撞击引起持续疼痛。MR提示趾长屈肌和胫骨后肌周围有中等强度和低强度信号的瘢痕组织。
与其他踝关节撞击性病变一样,后内侧撞击的治疗以保守为主。超声引导下的治疗注射可以在排除其他因素后进行。在难治性病例中,外科治疗在小病例系列研究中显示出良好的效果。
参考文献:
1.方义杰,李绍林. 踝关节撞击综合征影像学评估[J]. 中华放射学杂志,2021,55(5):573-577.
2.Berman Z, Tafur M, Ahmed SS, Huang BK, Chang EY. Ankle impingement syndromes: an imaging review. Br J Radiol. 2017 Feb;90(1070):20160735.
3.LiMarzi GM, Khan O, Shah Y, Yablon CM. Imaging Manifestations of Ankle Impingement Syndromes. Radiol Clin North Am. 2018 Nov;56(6):893-916.
4.Al-Riyami AM, Tan HK, Peh WCG. Imaging of Ankle Impingement Syndromes. Can Assoc Radiol J. 2017 Nov;68(4):431-437.
5.Zbojniewicz AM. Impingement syndromes of the ankle and hindfoot. Pediatr Radiol. 2019 Nov;49(12):1691-1701.
6.Sellon E, Robinson P. MR Imaging of Impingement and Entrapment Syndromes of the Foot and Ankle. Magn Reson Imaging Clin N Am. 2017 Feb;25(1):145-158.

声明:本文来源骨科青年,仅为交流学习,所有权归原作者。内容仅代表作者个人观点,望大家理性判断及应用。













